Tabea-fachklinik.de

der tumortherapieHilfe zur Selbsthilfe
Informieren Sie sich über den Ablauf Ihrer Therapie und dieMedikamente, die Sie erhalten. Fragen Sie immer nach, wenn Sie etwas nicht verstanden haben. Sie fühlen sich weniger ausgeliefert oder hilflos und verstehen Ihren Zustand und die Abläufe besser.


liebe leserin, lieber leser,
wir freuen uns, Ihnen die Broschüre „Nebenwirkungen der Tumortherapie – Hilfe zur Selbsthilfe" überreichen zu dürfen. Damit richten wir uns in erster Linie an Betroffene, deren Familien und Freunde sowie an medizinische Laien.
Viele Krebspatienten leiden, subjektiv gesehen, psychisch und physisch mehr unter den Nebenwirkungen einer Tumor-therapie als unter der Krankheit an sich. Auch wenn der behandelnde Arzt auf mögliche Nebenwirkungen hingewie-sen hat, fühlen sich die Betroffenen oft hilflos beim Eintreten erster Beschwerden. Symptome wie Kribbeln in den Gliedma-ßen, ständige Übelkeit, bleierne Müdigkeit, sich ablösende Fußnägel, nicht zuordenbare Schmerzen machen Angst und kosten wertvolle Kräfte, die der Krebspatient dringend für seine Stabilisierung und Genesung braucht. Deshalb unterstützt Sie die Broschüre beim Erkennen von Nebenwirkungen und gibt Ihnen Tipps, wie Sie diese selbst und in Absprache mit Ihrem behandelnden Arzt lindern können.
Praxisnah informieren wir Sie in den einzelnen Kapiteln über die wichtigsten Neben-wirkungen von medikamentösen Tumortherapien, Strahlentherapien und Operationen. Wichtig sind auch die allgemeinen Gesundheitsempfehlungen und der Umgang mit weiteren psychischen Begleiterscheinungen wie Angst, Wut und Depressionen.
Aufgrund unserer Erfahrung in der Beratung von Krebspatienten in 19 Psychosozialen Krebsberatungsstellen in Bayern und der Betreuung von rund 200 Selbsthilfegruppen liegt es der Bayerischen Krebsgesellschaft e.V. besonders am Herzen, in laienverständ-licher Sprache über mögliche Nebenwirkungen aufzuklären und Tipps zur Selbsthilfe zu geben. Gemäß unserem Motto „Zuhören. Begleiten. Helfen." ist es uns sehr wichtig, Ihnen zu vermitteln, dass die moderne Medizin viele Mittel und Wege einschlagen kann, um Ihre Nebenwirkungen zu lindern oder ganz zu beseitigen. Kein Krebspa- tient muss mehr unnötig unter den Folgen einer Krebstherapie leiden. Diese Broschüre gibt Ihnen die notwendigen Anregungen und Hinweise, was zu beachten gilt. Sie kann aber das individuelle Gespräch mit Ihren behandelnden Ärzten und anderem Fachper-sonal nicht ersetzen.
Alles Gute auf Ihrem Weg mit der Krankheit wünscht Ihnen Ihre Bayerische Krebs gesellschaft e.V.
Prof. Dr. med. Günter Schlimok,
Präsident der Bayerischen Krebsgesellschaft e.V.
Von Patient zu Patient
1. Nebenwirkungen einer medikamentösen tumortherapie und wie Sie selbst damit umgehen können
1.1. Blutbildveränderungen
1.2. Müdigkeit, Erschöpfung und Schwäche (Fatigue)
1.3. Übelkeit (Nausea) und Erbrechen (Emesis)
1.4. Durchfall (Diarrhö) und Verstopfung (Obstipation)
1.5. Wechselwirkungen der Therapie mit anderen Medikamenten
1.6. Ernährungsstörungen, Appetitlosigkeit und Geschmacksveränderungen
1.7. Schleimhautentzündungen in Mund und Hals (Stomatitis und Mukositis)
1.8. Haut- und Nagelreaktionen
1.8.1. Haarausfall (Alopezie)
1.8.2. Rötungen an Händen und Füßen: Das Hand-Fuß-Syndrom
1.9. Infusions- und Injektionsreaktionen
1.9.1. Paravasate
1.9.2. Allergische Reaktionen
1.10. Einfluss der Chemotherapie auf die Fruchtbarkeit
1.11. Nervenschädigungen und Muskelprobleme
1.12. Beeinträchtigung von Organfunktionen
1.13. Durch Chemotherapie ausgelöste Osteoporose
1.14. Mögliche Nebenwirkungen einer Antihormontherapie
1.15. Mögliche Nebenwirkungen einer Immuntherapie oder einer Therapie
mit sogenannten zielgerichteten Medikamenten
2. Nebenwirkungen einer Strahlentherapie und wie Sie selbst damit umgehen können
2.1. Übelkeit und Erbrechen 44
2.2. Entzündungen der Mundschleimhaut, Mundtrockenheit und Geschmacks-
2.3. Haut- und Nagelveränderungen 46 3. Nebenwirkungen einer Krebsoperation und wie Sie selbst damit umgehen können
3.1. Wundheilungsstörungen und Hautreaktionen
3.2. Narbenbildungen
3.3. Probleme nach Operationen im Magen-Darm-Bereich
3.4. Probleme nach künstlicher Ernährung
3.5. Lungenentzündung
3.7. Lymphstau nach einer Brustoperation
4. Allgemeine gesundheitsempfehlungen
4.1. Krebs und Diät
4.2. Krebs und Impfung
4.3. Krebs und Sexualität
4.3.1. Krebs und Kinderwunsch
4.3.2. Krebs in der Schwangerschaft
4.4. Krebs und Sport
4.4.1. Linderungen der Nebenwirkungen
4.4.2. Sport und seelisches Wohlbefinden
4.4.3. Physiotherapie (Bewegungstherapie)
5. Umgang mit Angst, Depression und Wut – Psychoonkologische Begleitung
5.1. Psychotherapeutische Hilfen
6. Adressenverzeichnis – weiterführende informationen
Über die Bayerische Krebsgesellschaft e.V.
Von Patient zu Patient
Prostatakrebs – meine geschichte
1992 hat mein Hausarzt bei einer Vorsorgeuntersuchung etwas Auffälliges an der Prostata getastet und mich zum Urologen geschickt. Dieser war sich von Anfang an si-cher, dass es sich um ein gutartiges Geschwulst und nicht um ein Karzinom handelte. Ich bekam aber dann extreme Schmerzen und hatte massive Probleme beim Wasser-lassen. Aber erst nach zahllosen Besuchen beim Urologen und massiven Drängeln meinerseits wurde ich Ende 1993 an einen anderen Urologen überwiesen, der endlich meinen PSA-Wert überprüfte. Von dessen Existenz und Bedeutung hatte ich vorher noch nie etwas gehört. Der PSA-Wert war mit 107 sehr hoch. Nach einer Stanzbiopsie wurde ein Prostatakarzinom im fortgeschrittenen Stadium T3 diagnostiziert. Damals war ich 59 Jahre alt. 1994 folgte die Entfernung der Prostata. Zwei Monate später begann man mit einer antihormonellen Therapie, die ich sehr schlecht vertrug. Meine Brüste schwollen stark an und entzündeten sich. Ich litt unter enormen Schmerzen. Eine Bestrahlung der Milchdrüsen brachte keine Linderung und eine Operation zur Entfernung der Milchdrüsen, die ich leider in einem kleinen Kreiskrankenhaus durch-führen ließ, schlug fehl.
Da sind viele Dinge passiert, die heute wohl so nicht mehr vorkommen würden. Die Behandlung hat sich sehr weiterentwickelt und verbessert in den letzten Jahren. Aufgrund der Hormongaben bekam ich unangenehme Schweißausbrüche. Mein Tipp ist, hier mit dem Facharzt unterschiedliche Hormonpräparate auszuprobieren, denn die Nebenwirkungen können von Präparat zu Präparat recht unterschiedlich sein. Trotz ständiger antihormoneller Therapien wurde Ende 2007 ein Lokalrezidiv festgestellt, das dann – parallel zur immer weiter laufenden Hormontherapie – bestrahlt wur-de. Die Bestrahlung wirkte sehr gut. Seit 2008 geht es mir relativ gut, der PSA-Wert schwankt etwas. Heute bin ich 76 Jahre alt.
Anfangs hatte ich nur eine unglaubliche Wut auf meinen ersten Urologen, ich kam von meinem Hass gar nicht mehr los und unternahm sogar rechtliche Schritte gegen ihn. Verschiedene Reha-Maßnahmen nach meiner Operation bekamen mir dann aber sehr gut und nach einigen psychologischen Beratungsgesprächen bei der Bayerischen Krebsgesellschaft gründeten einige andere Betroffene und ich dort die erste Selbst-hilfegruppe Prostatakrebs in Bayern. Zwei Jahre später war ich Gründungsmitglied des

Bundesverbandes Prostatakrebs Selbsthilfe (BPS). Ich habe sehr viel Erkundigungen eingeholt und mich fortgebildet – auf Ärz-tekongressen und Veranstaltungen – mit dem Ziel, andere Betroffene zu informieren und ihnen zu helfen, damit ihnen nicht das Gleiche passiert wie mir.
Meine Botschaft an andere Kranke ist: Steckt nicht den Kopf in den Sand und überlasst nicht alles den Ärzten, sondern besorgt Euch auch selbst Informationen. Außerdem möchte ich dazu raten, sich nur von einem Arzt behandeln zu lassen, dem man vertraut und mit dem man auch über
Beschwerden und Ängste offen reden kann. Nur so kann man bei einer Therapieent-scheidung kompetent mitwirken. Wichtig zu wissen ist, dass heute niemand mehr wäh-rend einer Krebserkrankung an Nebenwirkungen leiden muss. Keine Nebenwirkung ist unabdingbar und muss lange ertragen werden.
Eine wichtige Hilfe ist das Informations- und Beratungsangebot von Selbsthilfegruppen und die Möglichkeit zum Austausch mit anderen Patienten. Das sollte man frühzeitig nutzen, am besten gleich nach der Diagnose. Natürlich wird – und darf – man dort kei-ne Handlungsanweisungen und detaillierte Arzt- oder Therapieempfehlungen erwarten, aber man erhält zahlreiche Tipps und Hilfen.
Ich habe gelernt, dass es ganz wichtig ist, dass ich mein Leben nicht von der Krankheit dominieren lasse. Ich tue weiter Dinge, die mir Spaß machen. Man kann sogar mit ganz neuen Aktivitäten starten. Das gehört auch zur Lebensqualität. Jeder Patient und jeder Krankheitsverlauf ist anders. Deshalb sollte man auch nie die Hoffnungaufgeben.
Ihr Siegfried Gebhardt, Hohenpeißenberg
Mein leben mit Brustkrebs – wie ich meinen Alltag bewältige
Im Oktober 1999 stellte mein Frauenarzt bei mir Brustkrebs fest. Da der Tumor ziem-lich groß war, wurde mir gleich die ganze Brust abgenommen. Eine Chemotherapie folgte. Nach einem halben Jahr hieß es, ich sei geheilt. Leider ist in der Zwischenzeit schon ein neuer Tumor am Sternum (Brustbein) gewachsen. Ich habe jetzt inzwischen auch Metastasen in der Lunge und im Schultergürtel und in den Knochen. Die Lun-genmetastasen wurden bestrahlt und außerdem bekam ich über die letzten 12 Jahre immer wieder Chemotherapien. Ich glaube, ich erhielt schon mehr als 150 Therapien und dann wurde mir noch Herceptin verschrieben. Für die Knochenmetastasen bekomme ich jetzt ein Bisphosphonat. Von den Chemotherapien rühren bei mir in den Zehen und Fingerspitzen Nervenschmerzen und Taubheitsgefühle. Dagegen bekam ich von meinem Hausarzt Schmerzmittel. Ich selbst vermische gegen das Kribbeln grobes Salz mit Öl und verreib es in den Händen. Dann wasche ich mir die Hände lauwarm ab.
Während der Chemotherapie fielen mir zweimal die Haare aus. Ich bekam einmal ganz hohes Fieber, musste erbrechen und hatte Durchfall. Ich war völlig erschöpft – das war für mich sehr schlimm. Ich kam ins Krankenhaus, da ich völlig ausgetrocknet war. Nach Absprache mit meiner Onkologin hörte ich mit der Chemotherapie auf. Seit Anfang 2011 bekomme ich eine Schmerztherapie mit einem Morphiumpräparat wegen meiner starken Schmerzen. Seit die Schmerzen weg sind, habe ich sehr an Lebens-qualität gewonnen. In Absprache mit meiner Ärztin nehme ich noch Selen, Vitamin B12 und Vitamin C ein, weil mir das einfach gut tut. Außerdem erhalte ich zweimal im Jahr für jeweils acht Wochen Mistelspritzen.
Nach meiner Erfahrung helfen einfache Tipps sehr gut, zum Beispiel Ingwer in der Backentasche gegen die Übelkeit. Es bestand die Gefahr, dass sich bei mir die Fin-ger- und Fußnägel ablösen. Dagegen verschrieb mir meine Ärztin eine nagelhärtende Tinktur, die gut geholfen hat. Ich finde Bewegung sehr wichtig und fahre täglich mit dem Rad, obwohl ich mich wegen meiner Luftnot nicht stark belasten kann. Bei der Ernährung habe ich die Erfahrung gemacht, dass man das essen sollte, was einem gut tut und was einem schmeckt und sich nicht sklavisch an Vorschriften halten soll. Mir zum Beispiel schmecken Rote Bete sehr lecker. Die sind einfach zuzubereiten und gut
zu kauen. Als sehr wichtig empfin-de ich das gute und vertrauens-volle Verhältnis zu meiner behan-delnden Ärztin, die als Psychologin mich auch psychologisch sehr unterstützt.
Ich möchte anderen Betroffenen mit auf den Weg geben, dass man sich nicht in die Krankheit verbeißen und nicht nur noch an seine Krankheit denken sollte. Man muss sich auch um andere Dinge kümmern und den Lebens-mut behalten. Psychisch fällt man immer wieder in ein tiefes Loch, aber ich wollte da selber wieder raus. Und jetzt geht es mir wirklich gut. Anfangs kaufte ich mir Bücher über Krebs, die ich aber dann weggeworfen habe. Ich finde, man macht sich damit nur verrückt. Ich höre jetzt nur noch auf meinen Bauch. Natürlich in Abstimmung mit meiner Onkologin, mit der ich über alles reden kann. Meine Ärztin, die mich ernst nimmt und begleitet und zu der ich großes Vertrauen habe und ein gutes privates Umfeld – das ist sehr wichtig für mich.
Ihre Brigitte Merz, Karlsfeld
Ärztliche Sicht der Nebenwirkungen einer tumortherapie
Die Behandlung von Krebserkrankungen hat sich in den letzten 50 Jahren stark ver-bessert. Mit modernen Therapien können wir heute viele, leider nicht alle, Patienten heilen oder die Tumorerkrankung nimmt einen chronischen Verlauf an. Das heißt, als Krebspatient müssen Sie damit leben, dass die Krankheit Sie möglicherweise das gesamte Leben begleitet und immer wieder eine Therapie ansteht.
Viele Behandlungsmethoden bei Tumorerkrankungen sind im Laufe der Jahre schonen-der geworden. So gelingt es der modernen Strahlentherapie, die Strahlung ganz genau zu bündeln und gesundes Gewebe weitestgehend zu schonen. Ebenso wurden zahl- reiche hochwirksame Medikamente im Hinblick auf eine bessere Verträglichkeit weiterentwickelt. Es gibt aber weiterhin aggressive Therapien, die wir einsetzen müssen, um den Tumor zu entfernen, mit Medikamenten zu heilen oder den Krebs in Schach zu halten. Fast alle Therapien haben außer der Wirkung auch Nebenwirkungen.
Uns Ärzten stehen heute zahlreiche unterstützende (supportive) Medikamente zur Ver-fügung, mit denen wir diesen Nebenwirkungen vorbeugen oder sie reduzieren können. Besonders effektiv gelingt das beim Erbrechen im Rahmen einer Chemotherapie oder bei der Unterstützung der Blutbildung im Knochenmark, wenn diese beispielsweise durch eine Chemotherapie beeinträchtigt ist. Auch gegen die belastende Müdigkeit und Erschöpfung gibt es Behandlungsmöglichkeiten.
Viele Medikamente gegen Nebenwirkungen bekommen Sie bereits vorbeugend, damit unerwünschte Effekte erst gar nicht auftreten. Damit wir aber wissen, ob diese vorbeugenden Präparate gewirkt haben oder nicht, ist es wichtig, dass Sie uns über alle Veränderungen informieren, auch über das, was nach einer ambulanten Therapie zuhause passiert. Nehmen Sie Nebenwirkungen nicht stillschweigend hin nach dem Motto: "Das gehört wohl nun einmal dazu."
Obwohl wir regelmäßig untersuchen, ob und wie die Therapie auf Ihren Tumor wirkt und ob Nebenwirkungen auftreten, müssen Sie sich auch selbst sehr genau beobach-ten. Ist Ihnen übel, haben Sie Schluckbeschwerden oder bemerken Sie Taubheitsge-fühle oder Kribbeln in bestimmten Körperregionen? In einem Tagebuch

Beim Auftreten von bestimmten Symp- tomen müssen Sie sofort Ihren Arzt informie-ren: z. B., wenn Sie Atemnot haben, fieber bekommen oder eine starke Neigung zu Blutergüssen und blauen flecken bei sich entdecken.
können Sie solche Beobachtungen notieren und das zum nächsten Gesprächstermin mitbringen. Wichtig ist es vor allem, wenn Sie ambulant behandelt werden. Nur dann können wir vor der nächsten Therapie auf diese Neben-wirkungen eingehen und vorbeugende oder therapeutische Maßnahmen ergreifen.
Sie selbst können also dazu beitragen, dass unerwünschte Auswirkungen nicht oder nur sehr schwach auftreten, frühzeitig erkannt und dann sofort behandelt werden.
Prof. Dr. med Rainer Hartenstein
1. Nebenwirkungen einer medikamentö sen tumortherapie
. und wie Sie selbst damit umgehen können
Es gibt mehrere Arten der medikamentösen Tumorbehandlung, die alle das Ziel ver-folgen, den Tumor möglichst vollständig zu vernichten. Dazu gehören die Therapie mit Zytostatika (Chemotherapie), die Immuntherapie, die Behandlung mit sogenannten „zielgerichteten" Medikamenten und die Therapie mit bestimmten Antihormonpräpa-raten.
Die medikamentöse Tumortherapie ruft eventuell Nebenwirkungen hervor, wenn sie nicht nur die Tumorzellen angreift, sondern auch gesunde Zellen abtötet. Die Medika-mente können als Infusion, als Spritze oder als Tabletten gegeben werden. Sie wirken gezielt auf Zellen mit hohen Teilungsraten, wie das bei den meisten Tumorzellen der Fall ist. Aber auch gesunde Zellen weisen hohe Teilungsraten auf, wie etwa Haut-, Haar-, Blut- und Darmschleimhautzellen, so dass insbesondere an diesen Zellen bzw. Körperregionen, unerwünschte Effekte auftreten können. Ob und in welcher Form Nebenwirkungen auftreten, ist abhängig vom Medikament, der Dosis, der Art der Gabe (Tabletten, Infusion, Spritze) und der Therapiedauer.
Nebenwirkungen lassen sich nicht immer verhinderen, aber in gewissem Maße können Arzt, Pflegekräfte und auch die Patienten selbst gegensteuern. Dabei ist es wichtig, auf die Warnzeichen des eigenen Körpers zu hören, diese ernst zu nehmen und frühzeitig dem Arzt oder den Pflegekräften Beschwerden mitzuteilen.
Welche Nebenwirkungen möglicherweise im Rahmen einer medikamentösen Tumor-therapie auftreten, was dabei unbedingt beachtet werden sollte und was Sie als
Betroffener selbst dagegen tun können,
Das Auftreten von Nebenwirkungen bei
erfahren Sie in den folgenden Kapiteln.
einer medikamentösen Tumortherapie ist abhängig vom Medikament, der Dosis, der Art der Gabe und bei Infusionen von der Dauer der Infusion.
1. Nebenwirkungen einer medikamentö sen tumortherapie
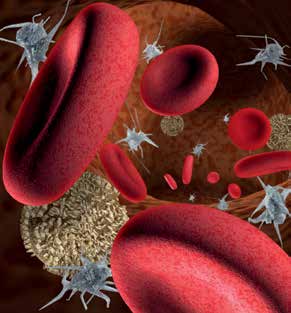
1.1. BlutbildveränderungenDas Blutsystem übernimmt im Körper vielfältige Funktionen. Es ist unter anderem für den Sauerstofftransport und die Immunabwehr zuständig. Im Knochenmark werden die verschiedenen Blutzellen gebildet, die immer wieder erneuert werden und zu den sich schnell teilenden Zellen unseres Körpers zählen. Damit bilden sie eine gute Angriffsfläche für die in der Chemotherapie eingesetzten Medikamente (Zytostati-ka). Folglich ist die Schädigung des Knochenmarks (Myelosuppression) eine häufige Nebenwirkung der Chemotherapie. Es kommt zu einer verminderten Produktion von weißen Blutkörperchen (Leukozyten), roten Blutkörperchen (Erythrozyten) und Blutplättchen (Thrombozyten) und damit zu akuten Blutbildveränderungen.
Durch den Abfall der weißen Blutkörper-chen (Leukozyten) steigt das Infektions-risiko für den Patienten. Zu wenige rote Blutkörperchen (Erythrozyten) führen zu Blutarmut (Anämie) und damit zu Blässe, Schwäche und andauernden Erschöpfungszuständen. Eine vermin-derte Anzahl an Blutplättchen (Thrombo-zyten) erhöht die Blutungsneigung. Um frühzeitig eine Blutbildveränderung zu beeinflussen, ist es wichtig, regelmäßi-ge Blutuntersuchungen durchführen zu
Achten Sie auf die Zeichen einer Infek-
tion und melden Sie diese sofort dem Arzt oder der Schwester:
Zeigt sich ein erniedrigter Wert der
• Fieber (Vorsicht bei über 38°C)
weißen Blutkörperchen (Leukozytopenie)
• Schüttelfrost
oder der neutrophilen Granulozyten (Neu-
• Halsschmerzen / Husten
tropenie), einer Untergruppe der weißen
Blutkörperchen, muss aufgrund der
• Schmerzen beim Wasserlassen
daraus resultierenden Abwehrschwäche des Patienten unbedingt ein Infektionsschutz vorgenommen werden. Steigt die Körpertemperatur bei vorliegender Neutropenie auf über 38° Celsius, spricht man von einer febrilen Neutropenie. Die febrile Neutropenie ist ein sehr ernst zu nehmender Zustand, der lebensbedrohlich werden kann. Deshalb sollte jede Erhöhung der Körpertemperatur während einer Chemotherapie sofort regis- triert und mit dem behandelnden Arzt oder der Schwester besprochen werden.
tipps• Schützen Sie sich vor Verletzungen im Haut- und Schleimhautbereich.
• Vermeiden Sie einen Sonnenbrand.
• Halten Sie Abstand von Menschenansammlungen wie in öffentlichen Verkehrsmit-
• Spülen Sie Ihren Mund mehrmals täglich mit einer milden Flüssigkeit zum Beispiel
mit Wasser oder einer Kochsalzlösung aus.
Liegt eine Erniedrigung der Blutplättchen (Thrombozytopenie) vor, verändert sich die Blutgerinnung. Das heißt, dass Wunden bei Verletzungen länger und stärker bluten als normal und es zu plötzlichem Nasenbluten oder spontaner Bildung von blauen Flecken kommen kann.
Ist die Zahl der roten Blutkörperchen (Erythrozyten) im Körper verringert, spricht man von einer Erythropenie und damit von einer Anämie (Blutarmut). Drei Viertel aller Pa- tienten entwickeln während einer Chemotherapie eine Anämie, da die eingesetzten Zytostatika die Vorläuferzellen der roten Blutkörperchen zerstören, die für die Bil-
• Nehmen Sie im Fall einer
dung der Erythrozyten verantwortlich sind.
Thrombozytopenie kein Aspirin ein.
Hat der Körper nicht genügend Eisen, um
• Wurden Ihnen aus anderen medi-
diese Blutzellen zu ersetzen, kommt es zu
zinischen Gründen blutverdünnende
einem Eisenmangel.
Medikamente wie Marcumar verord- net, sprechen Sie unbedingt Ihr the- rapeutisches Team darauf an.

Ein weiterer Grund für den Eisenmangel ist die Chemotherapie selbst. Sie führt zu ei-ner starken Aktivierung des Immunsystems und hemmt dadurch die Eisenaufnahme über den Darm, so dass sich im Resultat eine Eisenmangelanämie entwickelt. Die Diagnose ist nicht einfach, daher sollte der Arzt sowohl den Serumferritin-Wert als auch die Transferrin-Sättigung bestimmen. Der Eisenmangel kann schwere körperli-che und psychische Auswirkungen wie Erschöpfungszustände (Fatigue), Schwindel, Atemnot, Herzklopfen, Depressionen und Schlafstörungen nach sich ziehen.
• Lassen Sie von Ihrem Arzt regelmäßig
Ihr Arzt besitzt mehrere Möglichkei-
Ihre Blut- und Eisenwerte (Hb-Wert,
ten, einen Eisenmangel oder eine
MCV, MCH, Serumferritin und Transfer-
Anämie zu behandeln, beispielsweise
durch die Gabe von Medikamenten,
• Die schnelle Behandlung einer Anämie
die die Bildung der roten Blutkör-
kann eine Bluttransfusion verhindern.
perchen stimulieren oder durch die Infusion von Eisenpräparaten. Bei
stark ausgeprägter Anämie kann auch eine Bluttransfusion notwendig werden. Eine Korrektur des Eisenmangels mit Eisentabletten ist aufgrund der schlechten Aufnah-me über den Darm sehr langwierig und führt bei vielen Patienten zu Magen-Darm-Problemen. Seit einigen Jahren stehen gut verträgliche, intravenöse Eisenpräparate zur Verfügung.
tipps• Achten Sie auf eine vitamin- und
spurenelementreiche Ernährung (v. a. Vitamin C und B 12, Folsäure und Eisen sind wichtig).
• gönnen Sie ihrem Körper ausrei-
chend Bewegung.

1.2. Müdigkeit, Erschöpfung und Schwäche (fatigue)Bei etwa der Hälfte aller Krebspa-tienten treten durch die Chemo-therapie Müdigkeit, Schwäche und Erschöpfung auf. Der Fach-begriff dafür ist Fatigue (ausge-sprochen: Fatieg). Die Fatigue ist in der Regel eine vorübergehende Nebenwirkung der Chemothera-pie, so dass Sie davon ausgehen können, dass Ihre Kräfte nach Abschluss der Therapie zurück-kehren. Während eine normale Müdigkeit durch ausreichend Schlaf überwunden wird, ist das bei Fatigue nicht der Fall. Aufgrund der anhaltenden Müdigkeit kommt es zu Erschöp-fungszuständen und damit zu einer Schwäche, die auch mal Wochen und Monate anhält. Alltägliche Dinge wie Einkaufen oder Treppensteigen sind nicht mehr möglich, was eine erhebliche Beeinträchtigung der Lebensqualität zur Folge hat.
Die Auslöser einer Fatigue sind vielschichtig. Zum einen spielt die Tumorerkrankung selbst eine entscheidende Rolle, zum anderen kommen die Behandlungsfolgen hinzu. Chemotherapeutika (Zytostatika) schädigen das Knochenmark, so dass es zur Ver-
ringerung der roten Blutkörperchen (Erythrozytopenie) kommt. Da die roten
Achten Sie auf die Zeichen einer Fatigue:
Blutkörperchen für den Sauerstofftrans-
• reduzierte körperliche Leistungs-
port im Körper zuständig sind, führt der
Mangel an roten Blutkörperchen zu einer
• ausgeprägtes Schlafbedürfnis, aber
ungenügenden Sauerstoffversorgung
keine Erholung durch Schlaf
Folgen sind Abgeschlagenheit, Nachlassen der Muskelkraft, Schwindel, Kopf-schmerzen und Schwäche .
Schlafstörungen, Mangelernährung oder Muskelabbau durch zu wenig körperliche
Aktivität tragen auch zur Entstehung einer Fatigue bei.
Sollten Sie eines oder mehrere dieser Anzeichen bei sich bemerken, sprechen
Sie unbedingt mit Ihrem Arzt. Gegen Fatigue gibt es verschiedene Therapie-
möglichkeiten. Ihr Arzt wird Sie darüber informieren.
Es gibt aber auch Maßnahmen, die Sie selbst ergreifen können, um
Müdigkeit und Erschöpfung zu lindern oder zu verhindern. Auch wenn Sie
während einer Chemotherapie nicht zu geistigen und körperlichen Höchst-
leistungen fähig sind, so haben Sie trotzdem die Möglichkeit, der Fatigue etwas entge-genzusetzen.
tipps• Lassen Sie sich von Ihrem Arzt auf Eisenmangel untersuchen.
• Achten Sie auf eine ausgewogene Ernährung.
• Beginnen Sie mit einem vorsichtigen Ausdauertraining unter Anleitung, wie zum
Beispiel schnelles Spazierengehen, Joggen oder Schwimmen. Mehr Informationen zu Sport und Krebs finden Sie im Kapitel 4.4. auf Seite 65.
• Schlafen Sie ausreichend, aber halten Sie den normalen Schlafrhythmus ein.
• Lassen Sie sich in der Einübung von Entspannungsübungen, wie Autogenem Training beraten.
• Stehen Sie bei Einschlafstörungen wieder auf, um einer leichten Tätigkeit nachzu-
gehen, bis Sie wieder müde werden.
• Führen Sie ein Patiententagebuch, in das Sie auftretende Erschöpfungs- und
Schwächezustände sowie übermäßige Müdigkeit und Schlafstörungen eintragen.
1.3. Übelkeit (Nausea) und Erbrechen (Emesis)
Übelkeit und Erbrechen gehören zu den häufigsten Nebenwirkungen einer Chemothe-rapie und treten in der Regel in zeitlichem Zusammenhang mit der Medikamentengabe auf. Da sowohl Übelkeit (Nausea) als auch Erbrechen (Emesis) oft in sehr schwerer Form auftreten, wird die Lebensqualität erheblich beeinträchtigt.
Während „normales Erbrechen" meist durch verdorbene Nahrungsmittel ausgelöst wird, die der Körper im Rahmen der Selbstregulation wieder loswerden will, verhält sich der Mechanismus des Erbrechens bei einer Chemotherapie anders. Bestimmte Zytostatika führen zur Freisetzung eines körpereigenen Botenstoffs, dem Serotonin, aus den Zellen des Magen-Darm-Trakts. Es aktiviert wiederum die Nerven, die das Brechzentrum im Gehirn stimulieren.
Die Schwere und der zeitliche Rahmen der Symptome sind von der Art der Zytostati-
Durch häufiges Erbrechen wird dem
ka abhängig. Einige Medikamente lösen
Körper Flüssigkeit entzogen. Achten
bereits kurz nach der Infusion Erbrechen
Sie deshalb auf eine ausreichende
aus, andere erst nach einigen Stunden oder
sogar erst nach Tagen. Auch die Dauer der Übelkeit bzw. des Erbrechens schwankt zwischen wenigen Stunden und Tagen.
Heute gibt es moderne Medikamente (Antiemetika), die das Erbrechen und auch die Übelkeit weitgehend unterdrücken. Erbrechen ist häufig besser medikamentös zu beeinflussen als Übelkeit. Beim Einsatz bestimmter Chemotherapeutika (Zytostatika), die besonders häufig Übel-keit und Erbrechen auslösen, werden die Antiemetika bereits vor der Chemothera-pie gegeben. Einige Patienten reagieren
tipps• Vermeiden Sie Aufregungen, sorgen Sie
für Ruhe und Entspannung.
• Versuchen Sie bei aufkommender Übel-
keit mehrmals tief ein- und auszuatmen.
• Essen Sie nur leichte Kost wie Zwieback
oder trockenen Toast und versuchen Sie dabei, mehrmals am Tag kleine Mengen zu essen.
• Nehmen Sie Ingwer zu sich, er hat eine
positive Wirkung bei Übelkeit. Ingwer gibt es für die Zubereitung von Tees oder in Form von Kapseln.
• Trinken Sie ausreichend. Auch das Lut-
schen von Eiswürfeln oder gefrorenen Fruchtstückchen kann helfen, den Flüs-sigkeitsverlust auszugleichen.
• Spülen Sie sich nach dem Erbrechen
mehrmals den Mund mit klarem Wasser, um Schleimhaut und Zähne zu schützen und schlechten Geschmack im Mund zu vermeiden.
äußerst empfindlich auf die Chemotherapie, so dass es bei ihnen trotz der Gabe von Antiemetika zu Übelkeit oder Erbrechen kommt.
Sprechen Sie Ihr therapeutisches Team sofort auf Ihre Beschwerden an. Wichtig ist, dass Sie genau darauf achten, wann die Übelkeit auftritt, wie lange sie anhält und ob sie in zeitlichem Zusammenhang mit der Chemotherapie steht. Nur so kann Ihr Arzt entscheiden, ob es sich um akute oder verzögerte Beschwerden handelt.
1.4. Durchfall (Diarrhö) und Verstopfung (Obstipation)
Manche Chemotherapeutika (Zytostatika) greifen die Darmschleimhaut an und führen dadurch zu Durchfall, der mehr oder weniger stark ausgeprägt sein kann. Lang anhal-tender und häufiger Durchfall führt zu einem Flüssigkeits- und Mineralstoff-Verlust, so dass Sie unbedingt Ihr therapeutisches Team informieren sollten.
tipps bei Durchfall• Verteilen Sie das Essen auf mehrere kleine Portionen über den Tag.
• Vermeiden Sie ballaststoffreiche Kost wie Vollkornbrot, Nüsse und frische oder
getrocknete Früchte und essen Sie stattdessen viel Weißbrot, Nudeln, Reis, Eier, Huhn und Joghurt.
• Verzichten Sie auf Kaffee, Alkohol und Süßigkeiten.
• Nehmen Sie viel kaliumreiche Kost wie Bananen, Orangen und Pfirsiche zu sich.
• Achten Sie darauf, ausreichend Flüssigkeit zu sich zu nehmen, aber meiden Sie
Bei manchen Patienten führt die Chemotherapie nicht zu Durchfall (Diarrhö), sondern zu Verstopfung (Obstipation). Allerdings ist eine Verstopfung in den meisten Fällen auf schmerzlindernde Begleitmedikamente wie Morphine oder auf Medikamente gegen Übelkeit und Erbrechen zurückzuführen. Bei Tumorerkrankungen im Bauchraum, wie Darm- oder Eierstockkrebs, führt möglicherweise auch der Tumor selbst zu Verstop-fung. Wichtig ist, dass Sie Ihr therapeutisches Team informieren, wenn Verdauungspro-bleme auftreten, damit sie Gegenmaßnahmen einleiten können.
Nehmen Sie Medikamente gegen Verstopfung odermachen Sie Einläufe nur nach Rücksprache mit Ihrem Arzt.
tipps bei Verstopfung• Nehmen Sie ausreichend ballaststoffreiche Kost wie Vollkornprodukte, Obst
und Gemüse und ausreichend Flüssigkeit zu sich.
• Trinken Sie viele Fruchtsäfte.
• Versuchen Sie, sich ausreichend zu bewegen. • Meiden Sie Lebensmittel, die zu Verstopfung führen können (Schokolade,
Käse, Eier).
1.5. Wechselwirkungen der therapie mit anderen Medikamenten
Chemotherapiemedikamente können wie alle Medikamente mit anderen Mitteln in Wechselwirkung treten. Zu solch einer gegenseitigen Beeinflussung kommt es von Fall zu Fall aber auch zwischen Medikamenten und Lebensmitteln oder Alkohol. Wenn sich zwei Medikamente gegenseitig beeinflussen, wird von einer Wechselwirkung gespro-chen.
Die meisten Medikamente werden nach und nach von Enzymen in der Leber abgebaut und als kleinere Bestandteile wieder ausgeschieden. Dabei kann es sein, dass ein be-stimmtes Medikament diese Enzyme hemmt, so dass ein anderes Medikament länger braucht, um abgebaut zu werden. Andererseits ist es auch möglich, dass die Enzyme zu einem zu schnellen Abbau angeregt werden, so dass das eine Medikament seine Wirkung nicht richtig entfalten kann. Darüber hinaus besitzen manche Medikamente, die im Darm wirken, die Eigenschaft, die Aufnahme eines anderen Medikaments in den Körper zu steigern oder zu hemmen. Nebenwirkungen oder Wirkungsverlust kön-nen die Folgen sein.
Ihr Arzt muss über alle Medikamente, die Sie einnehmen, ausführlich informiert wer-den. So kann er am besten überprüfen, ob die Gefahr von Wechselwirkungen besteht und gegebenenfalls einen Apotheker kontaktieren. Lassen Sie sich genau erklären, wann und wie Sie die verschriebenen Medikamente einnehmen sollen. Falls Sie noch andere Erkrankungen haben, wie zum Beispiel Diabetes, informieren Sie den behan-delnden Diabetes-Arzt über ihre Krebsbehandlung, damit er auf eventuelle Wechselwir-kungen der verschiedenen Mittel reagieren kann.
Auch bestimmte Nahrungsmittel können Medi-
Benennen Sie Ihrem Arzt alle
kamente unwirksam machen oder die Wirkung
anderen Medikamente, die Sie
verzögern. Wann und in welchem Abstand Sie
nehmen, auch naturheilkund-
zum Essen Ihre Medikamente einnehmen sollen,
liche Mittel oder Pflanzenwirk-
besprechen Sie unbedingt mit Ihrem Arzt.
tipps• Listen Sie auf, welche Medikamente Sie einnehmen, wann und in welcher Dosis. • Nehmen Sie Medikamente am besten immer mit einem Glas Wasser ein, denn hier
gibt es keine Wechselwirkungen. Auf Milch und Fruchtsäfte wie zum Beispiel Grape-fruitsaft können Medikamente hingegen reagieren.
• Trinken Sie keinen Alkohol, wenn Sie Medikamente einnehmen.
1.6. Ernährungsstörungen, Appetitlosigkeit und geschmacksveränderungen
Eine ausgewogene und ausreichende Ernährung kann maßgeblich zum Wohlbe-finden während einer Chemotherapie beitragen, da das Immunsystem durch eine gesunde Ernährung nachweislich gestärkt wird. Treten während der Chemotherapie Nebenwirkungen wie Übelkeit und Erbrechen, Verdauungsstörungen oder Schleim-hautentzündungen auf, resultieren daraus oftmals Appetitlosigkeit (Anorexie) und Ernährungsstörungen. Auch kann eine Chemotherapie zur Beeinträchtigung des Ge-schmacksempfindens führen, so dass sich insbesondere die Wahrnehmung für „süß" und „bitter" verändern. Manche Patienten berichten während einer Chemotherapie auch über einen metallischen Geschmack im Mund.
Eine spezielle Krebsdiät gibt es nicht.
Die Erfahrung hat aber gezeigt,
dass eine ausgeglichene Ernäh-
rung den Heilungsverlauf
begünstigt. Achten Sie
genügend Kalorien, insbesondere in Form von Proteinen, aufnehmen, um Ihrem Kör-per während der Chemotherapie die Neubildung von zerstörtem Gewebe zu ermög-lichen. Sollten Sie während der Chemotherapie unter Appetitlosigkeit leiden, ist es wichtig, diese zu bekämpfen.
tipps• Kochen Sie sich vermehrt Ihre Lieblingsspeisen.
• Folgen Sie spontan Ihrem Appetit und essen Sie immer, wenn Ihnen danach ist.
• Versuchen Sie, mehrere kleine Mahlzeiten über den Tag verteilt zu sich zu nehmen.
• Bewegen Sie sich ausreichend, um Ihren Appetit anzuregen.
• Trinken Sie viele Fruchtsäfte. • Essen Sie „gesund": viele Vitamine, Ballaststoffe, Obst, Gemüse und Hülsenfrüchte.
• Verwenden Sie fettreiche Lebensmittel wie Sahne und Crème fraîche zum Kochen
und reichern Sie Ihre Speisen häufig mit Nüssen und Ölsamen an.
• Wählen Sie Speisen mit hohem Kaloriengehalt, die leicht zu essen sind wie Pudding
oder Eis und wählen Sie auch kalorienhaltige Getränke wie Säfte, Milchshakes, Kakao und Limonaden.
• Schauen Sie beim Essen fern, essen Sie mit Freunden und Familie oder lesen Sie
beim Essen. Ablenkung beim Essen hilft Ihnen, mehr zu essen.
Inwiefern Sie während einer Chemotherapie auf Ihr Gewicht achten müssen, ist von der jeweiligen Krebserkrankung abhängig. Patienten mit Magenkarzinom sollten nicht abnehmen, während PatientInnen mit Mammakarzinom umgekehrt darauf schauen müssen, während der Chemotherapie nicht zuzunehmen.
Ernährungsmangelzustände können durch Nahrungsergänzungspräparate ausgegli-chen werden. Nehmen Sie aber keine Produkte, ohne dies vorher mit Ihrem Arzt zu
besprechen. Bei verschiedenen Vitaminen oder
Besprechen Sie die Einnahme
Spurenelementen müssen bestimmte Einnah-
von Nahrungsergänzungsmittel
mezeiten oder -situationen eingehalten werden,
immer mit Ihrem Arzt, um eine
andere beeinflussen vielleicht die Wirkung eines
nachteilige Wirkung auf die
Chemotherapeutikums. Ihr therapeutisches
Team wird Sie dahingehend beraten.
1.7. Schleimhautentzündungen in Mund und Hals (Stomatitis und Mukositis)Im Rahmen einer Chemotherapie kann es, abhängig von Art und Dosis der Chemothe-rapeutika (Zytostatika), zu Entzündungen im Mund- und Rachenbereich kommen.
Als schnell erneuerbares Gewebe ist die Mundschleimhaut besonders empfindlich gegenüber einer Chemotherapie. Eine klinisch relevante Mundschleimhautentzündung (Stomatitis / Mukositis) tritt bei etwa der Hälfte aller Krebspatienten fünf bis sieben Tage nach Beginn der Chemotherapie auf. Da viele natürliche Keime den Mund-Rachen-Raum von vielen natürlichen Keimen besiedeln, verursacht eine Schleim-hautschädigung durch Zytostatika manchmal zusätzlich Infektionen. Diese sind meist verbunden mit Schmerzen und Schluckbeschwerden.
Nachteilig wirken sich auch Zahn-fleischentzündungen aus, die be-reits vor Beginn einer Chemothe-rapie vorhanden sind. Sie bilden einen hervorragenden Angriffs-punkt für Pilze und Bakterien und fördern dadurch eine Schleim-hautentzündung. Eine sorgfältige Mundhygiene vor Therapiebeginn hilft, diese Sekundärinfektionen zu vermeiden.
Suchen Sie vor Beginn einer Che-motherapie Ihren Zahnarzt auf, um vorhandene Karies und Zahn-fleischentzündungen behandeln zu lassen.
Schleimhautentzündungen führen zur Rückbildung der Schleimhaut (Schleimhauta-trophie), zu brennenden Schmerzen, Mundtrockenheit (Xerostomie), Geschwür- und Blasenbildungen bis hin zur Ausbildung blutiger Nekrosen (abgestorbenes Gewebe).
Meistens heilt eine Mundschleimhautentzündung zwar spontan innerhalb von zwei bis drei Wochen wieder ab, ruft aber während der Zeit ihres Auftretens Schmerzen beim Kauen und Schlucken hervor und kann zu einer unerwünschten Gewichtsabnahme führen. Achten Sie deshalb unbedingt auf Ihr Gewicht bzw. Ihre Ernährung!
tipps• Vermeiden Sie zahnfleischreizende Speisen wie Zitrusfrüchte, scharfe Gewürze,
Brot mit harter Rinde und rohes Gemüse.
• Trinken Sie viel.
• Spülen Sie Ihren Mund mehrmals täglich mit Wasser oder einer Kochsalzlösung
aus. Es gibt auch spezielle Mundspüllösungen. Lassen Sie sich hierüber von Ihrem Pflegeteam beraten.
• Verwenden Sie einen Lippenbalsam, um Lippeneinrisse zu vermeiden.
• Putzen Sie Ihre Zähne mit einer weichen Zahnbürste, um keine Zahnfleischverlet-
zungen zu provozieren.
• Nehmen Sie Mundwasser mit einem geringen Alkohol- oder Salzanteil.
• Achten Sie darauf, nicht an Gewicht zu verlieren.
1.8. Haut- und Nagelreaktionen
Haut und Nägel gehören wie die Haare zu denjenigen Geweben im Körper, die einer schnellen Teilung unterliegen, so dass Chemotherapeutika (Zytostatika) neben den Krebszellen auch diese Gewebestrukturen manchmal angreifen. Im Bereich der Haut kann es dabei zu Rötungen, Trockenheit und Akne, verbunden mit Juckreiz, kommen. Häufig werden im Rahmen einer Chemotherapie auch Pigmentverschiebungen an Haut, Schleimhaut und Nägeln beobachtet. Neben diffusen Pigmentveränderungen treten insbesondere an mechanisch beanspruchten Hautregionen unerwünschte Pigmentierungen auf. Nägel können brüchig werden oder sogenannte Längs- oder Querrillen entwickeln.
Auch schmerzhafte Nagelbettentzündungen und Nagelablösungen können im Rahmen einer Chemotherapie auftreten, sind aber selten. Zu schweren Nagelveränderungen kann es beispielsweise bei Chemotherapien mit Docetaxel kommen, das zum Teil beim Mammakarzinom und Prostatakarzinom eingesetzt wird. Die Veränderungen sind
jedoch zeitlich begrenzt und verschwinden nach Therapieende wieder.
Moderne zielgerichtete
mit Antikörpern
zu Nebenwir-kungen an
EGFR-Inhibitoren vor-
kommen (Näheres hierzu un-
ter Abschnitt 1.15.). Die Patienten
leiden dann oft unter akneähnlichen
Hautveränderungen mit Rötung und Schuppung,
Knötchenbildung und juckenden Pusteln, die später in
Hauttrockenheit übergehen. Auch schmerzhafte Veränderungen
tipps• Verfärbungen, Brüchigkeit und das Ablösen der Nägel vermeiden Sie, indem Sie
während der Chemotherapie-Gabe (möglichst eisgekühlte) Handschuhe und So-cken tragen. Die Kälte senkt die Blutzirkulation und verhindert, dass das Medika-ment bis zu den Wurzeln der Nägel fließt.
• Ein guter Nagellack mit Silikon stärkt die Nägel. Tragen Sie den Lack eine Woche
lang immer am Abend vor der Chemotherapie auf.
• Verwenden Sie keinen alkohol- oder acetonhaltigen Nagellackentferner.
• Baumwoll-Handschuhe schützen bei der Haushalts- und Gartenarbeit.
• Wenn sich die Nägel ablösen, sprechen Sie wegen der damit verbundenen
Infektionsgefahr mit Ihrem Arzt.
an den Nägeln können im weiteren Behandlungsverlauf auftreten.
Gerade bei starkem Hautbefall ist die Belastung durch die oft monatelange The-rapie sehr groß. Allerdings konnte nachge-
Sprechen Sie mit Ihrem Arzt über die
wiesen werden, dass ein Ansprechen auf
Nebenwirkungen an der Haut. Gege-
die Behandlung meist in direktem Zusam-
benenfalls zieht er einen Hautspezia-
menhang mit einer Hautreaktion steht.
listen hinzu.
Die Veränderungen an Haut, Nägeln und Haaren bilden sich zurück, nachdem die Medikamente abgesetzt werden.
Leichte Veränderungen an Haut und Nägeln müssen nicht zwingend behandelt wer-den. Für deutliche Veränderungen stehen antibiotikahaltige Cremes zur Verfügung und schwere Haut- und Nagelveränderungen werden mit Antibiotika in Tablettenform sowie kortisonhaltigen Cremes und Lotionen behandelt.
Wichtig ist, dass Sie alle Unterschiede, die an Ihrer Haut oder Ihren Nägeln auftreten, Ihrem therapeutischen Team mitteilen und die jeweils möglichen Behandlungsmaß-nahmen besprechen.
tipps • Benutzen Sie medizinisch getestete Hautprodukte zur Pflege. Sprechen Sie alle Pro-
dukte zur Hautpflege mit Ihrem Arzt ab, auch wenn sie nicht verschreibungspflichtig sind.
• Baden Sie nicht lange, sondern duschen Sie nur kurz und nur lauwarm, so verhin-
dern Sie ein Austrocknen der Haut.
• Meiden Sie direkte Sonneneinstrahlung und benutzen Sie einen ausreichenden
Lichtschutz (LSF > 15).
• Tragen Sie bei der Hausarbeit Handschuhe, um Nagelbettentzündungen vorzubeu-
• Wählen Sie weite Schuhe, die keinen Druck auf das Nagelbett ausüben.
• Achten Sie auf luftdurchlässige, nicht einengende Kleidung.
1.8.1. Haarausfall (Alopezie)Der durch bestimmte Chemotherapeutika (Zytostatika) verursachte Haarausfall (Alopezie) gehört zu den gefürchtetsten und häufigsten Nebenwirkungen einer Chemotherapie. Insbesondere der Verlust der Haare und das dadurch bedingte verän-derte Aussehen stürzt viele Frauen in eine tiefe seelische Krise.
Ob es zum Haarverlust kommt, hängt von der Art und der Dosierung der Chemothe-rapie ab. Bei manchen Substanzen, wie den Anthrazyklinen und Taxanen, fangen die Haare bereits 2-3 Wochen nach dem ersten Chemotherapiezyklus an auszufallen. In der Regel fallen die Haare zwar büschelweise, aber nicht alle auf einmal aus. Der Pro-zess kann sich also über einen gewissen Zeitraum erstrecken, der für viele Patienten belastender ist als die Zeit der vollständigen Haarlosigkeit. Deshalb empfiehlt es sich, die Haare bereits vor der Chemotherapie kurz schneiden und bei Beginn des Haarver-lustes vollständig entfernen zu lassen. Beachten Sie, dass die Kopfhaut meist blasser als die Gesichtshaut und das Wärme- und Kälteempfinden der Kopfhaut ohne Haare verändert ist.
Oftmals betrifft der Haarverlust nicht nur das Kopfhaar, sondern auch die Behaarung im Gesicht wie Augenbrauen, Wimpern und Bart, die Behaarung im Schambereich sowie die Achsel- und Körperbehaarung (z. B. bei Chemotherapie mit Taxanen).
Der durch die Chemotherapie verur-sachte Haarverlust ist reversibel. Nach Beendigung der Chemotherapie wachsen die Haare in der Regel innerhalb weniger Wochen bis Monate wieder nach. Das nachwachsende Haar ist meist dichter und lockiger als zuvor und kann sich in der Farbe etwas von der ursprünglichen Haarfarbe unterscheiden.
Aufgrund der oft starken seelischen Belastung, die mit einem Haarausfall einhergeht, ist es wichtig, dass Sie sich Ihrem therapeutischen Team anvertrauen und wenn nötig psychologische Hilfe in Anspruch nehmen. Experimentieren Sie mit Tüchern, Mützen, Hüten sowie Perücken und finden Sie für sich persönlich einen Weg, die „haarlose" Zeit zu überbrücken.
tipps • Ein bereits vor Beginn der Chemotherapie zugelegter Kurzhaarschnitt kann Ihnen
die Situation des Haarverlusts erleichtern.
• Nehmen Sie psychologische Hilfe in Anspruch, wenn Ihre seelische Belastung durch
den Haarausfall zum Problem wird.
• Verwenden Sie im Sommer Sonnenschutzmittel mit hohem Lichtschutzfaktor oder
tragen Sie eine Kopfbedeckung, da die haarlose Kopfhaut sehr blass und lichtemp-findlich ist.
• Experimentieren Sie mit Tüchern, Mützen, Hüten oder Perücken, um für sich selbst
einen Weg zu finden, die „haarlose" Zeit zu überwinden.
• Wenn Sie eine Perücke tragen möchten, kaufen Sie sich diese bereits vor dem
• Verwenden Sie milde Shampoos für die Kopfwäsche.
1.8.2. rötungen an Händen und füßen: Das Hand-fuß-Syndrom
Das Hand-Fuß-Syndrom im Rahmen einer Chemotherapie äußert sich durch eine schmerzhafte Rötung (Erythem) und eine Schwellung an den Handinnenflächen und Fußsohlen. Ursache sind bestimmte Chemotherapeutika (Zytostatika), wie Fluorouracil, Doxorubicin, Capecitabin und pegyliertes liposomales Doxorubicin.
Das Hand-Fuß-Syndrom kann unterschiedlich schwer sein. Bei leichter Ausprägung kommt es zu einer schmerzlosen Rötung der Handinnenflächen und Fußsohlen mit zum Teil leichten Taubheitsgefühlen (Dysästhesien, Parästhesien), jedoch ohne Be-einträchtigung. Bei mittlerem Schweregrad ist die Rötung mit Schmerzen verbunden und die Alltagstätigkeiten sind mehr oder weniger deutlich eingeschränkt. Bei schwe-rem Hand-Fuß-Syndrom bilden sich zusätzlich zu den auftretenden Rötungen feuchte Schuppen (Desquamation) und Hautdefekte, verbunden mit starken Schmerzen, so
dass Alltagstätigkeiten kaum mehr durchgeführt werden können. In diesem Fall muss die Che-motherapie in der Dosis reduziert oder sogar abgebrochen werden. Bei den meisten Patienten ist das Hand-Fuß-Syndrom aber nur mild ausge-prägt und die Symptome klingen nach etwa zwei Wochen wieder ab.
Sollten Sie an Ihren Händen oder Füßen während der Chemotherapie leichte bis schwere Rötungen entdecken, informieren Sie sofort Ihr therapeu-tisches Team. Zur Behandlung des Hand-Fuß-Syndroms stehen verschiedene Maßnahmen zur Verfügung, wie das Eincremen mit 10%-iger Uridin-Creme, die Einnahme von Vitamin B6, Paracetamol oder Kortison. Sie dürfen aber nicht vom Patienten selbst eingeleitet, sondern müssen mit dem Arzt abgesprochen werden.
tipps • Verwenden Sie während der Chemotherapie generell fettende Hautsalben.
• Schonen Sie Ihre Hände und Füße vor starken mechanischen Beanspruchungen.
• Vermeiden Sie heißes Wasser, z. B. beim Waschen, Putzen und Abspülen.
• Baden Sie Ihre Hände und Füße mehrmals täglich in kaltem Wasser.
• Meiden Sie direkte Sonneneinstrahlung und Hitze.
• Benützen Sie keine rauen Handtücher oder Waschlappen.
• Knien Sie nicht über einen längeren Zeitraum und stützen Sie sich nicht auf die
Ellenbogen auf.
• Tragen Sie keine zu enge Unterwäsche und vermeiden Sie einschnürende Gummi-
1.9. infusions- und injektionsreaktionen1.9.1. ParavasateWenn Medikamente in eine Vene (intravenös) gegeben werden, ist es wichtig, dass die Kanüle oder der Venenkatheter sicher in der Vene liegt. Durch ungünstige Umstände, z. B. unsachgemäßes Legen des Venenkatheters oder Herausrutschen, aber auch durch ungeschicktes oder unwillkürlichesBewegen des Arms, kann es passieren,
Ein Paravasat kann zu ernsthaften
dass die Infusions- oder Injektionslösung in
Schäden an Haut und Gewebe sowie
das umliegende Gewebe gelangt und dort
zu einer toxischen Venenentzündung
schwere Gewebeschäden auslöst. Das Aus-
führen und stellt einen medizinischen
treten der Infusionslösung in das umliegen-
Notfall dar.
de Gewebe nennt sich Paravasat.
Je nachdem, um welches Medikament es sich handelt, sind evtl. weitere Maßnahmen erforderlich. Manche Medikamente rufen eventuell eine ausgedehnte Zerstörung des Gewebes hervor, die je nach Lokalisation Muskeln, Sehnen, Nerven, Gelenke und so-gar die Knochen betreffen. Die Zerstörung des Gewebes wird auch Nekrose genannt. Im Extremfall ist eine chirurgische Versorgung erforderlich. Die in dieser Beziehung gefährlichsten Substanzen sind Anthrazykline.
Bei einem bereits entstandenen Paravasat muss der Arzt nach den entsprechenden Empfehlungen vorgehen, um weitere Schäden zu vermeiden.
informieren Sie sofort dasPflegepersonal oder den Arzt, wennSie während der infusion folgendes bemerken: • brennende oder stechende Schmerzen
an der Infusionsstelle
• Rötung oder Schwellung am venösen
• Abnahme der Infusionsgeschwindigkeit
1.9.2. Allergische reaktionenWie bei jeder medikamentösen Behandlung kann es auch bei einer Chemotherapie oder einer Behandlung mit modernen zielgerichteten Therapien wie Antikörpern zu allergischen Reaktionen kommen. Die Überempfindlichkeitsreaktionen werden durch den Wirkstoff selbst oder durch die dem jeweiligen Medikament zugesetzten Hilfs-stoffe ausgelöst.
Zu den häufigsten Reaktionen zählen Hautrötungen, Juckreiz, Ödem- und Quad del- bildungen, Atemnot, Schwindel, Blutdruckabfall sowie Gefäßentzündungen. Treten bereits nach der ersten Infusion allergische Reaktionen auf, wird die Infusionsge-schwindigkeit in der Regel ab der zweiten Infusion reduziert. Durch diese Verlängerung der Infusionszeit schwächen sich allergische Reaktionen meist deutlich ab. Patienten mit bestehender allergischer Prädisposition erhalten bereits vor der Chemotherapie prophylaktisch antiallergische Medikamente wie Kortison und Antihistaminika.
• Informieren Sie Ihren Arzt vor Therapie-
beginn über bestehende Überempfind-lichkeiten und Allergien.
• Benachrichtigen Sie sofort den Arzt
oder das Pflegepersonal, wenn wäh-rend der Chemotherapie eine allergi-sche Reaktion auftritt.
1.10. Einfluss der Chemotherapie auf die Fruchtbarkeit
Bestimmte Chemotherapien beeinträchtigen von Fall zu Fall die Funktion der weibli-chen und der männlichen Keimdrüsen. Dies kann zu Unfruchtbarkeit und Veränderun-gen des hormonellen Gleichgewichts führen. So bleibt eventuell unter der Krebsthera-pie die Regelblutung aus und setzt erst einige Monate danach wieder ein.
Abhängig von der Tumorart und dem Krankheitsstadium können durch die Thera-pie vorübergehende oder dauerhafte Schädigungen der Keimdrüsen hervorgerufen werden. Es ist aber nicht von vorneherein ausgeschlossen, nach einer erfolgreichen
Krebstherapie ein Kind zu bekommen. Mittlerweile gibt es einige Methoden, den Betroffenen zu einer Schwangerschaft zu verhel-fen. Beispielsweise ermöglicht eine künstliche Befruchtung den Betroffenen eine Chance auf eigene Kinder. Falls Sie sich Kinder wünschen, sollten
Sie rechtzeitig mit Ihrem Arzt darüber sprechen. Er wird die nötigen Schritte bereits vor Behandlungsbeginn einleiten, um eine Unfruchtbarkeit zu verhindern. Allerdings kann vor der Krebstherapie nicht mit Sicherheit eine Unfruchtbarkeit nach der Behandlung ausgeschlossen werden trotz aller getroffener Vorsichtsmaßnahmen.
Insgesamt ist der Erhalt der Fruchtbarkeit bei Männern leichter und einfacher als bei Frauen. Um die Zeugungsfähigkeit nach Therapieende festzustellen, lohnt es sich für männliche Patienten, ihre Samenzellen in einem Spermiogramm hinsichtlich Sper-miendichte, Qualität und Beweglichkeit untersuchen zu lassen. Jedoch sollte mindes-tens drei bis vier Monate warten, um sicher zu gehen, dass die Spermien sich erst nach der Krebsbehandlung gebildet haben. Zeigt das Ejakulat kein optimales Resultat, kann mit einer künstlichen Befruchtung nachgeholfen werden.
Bei weiblichen Patienten vollzieht sich hingegen keine Neubildung der Eizellen. Falls unter der Krebstherapie die Eierstöcke geschädigt wurden, sind sie unwiderruflich angegriffen und eine Schwangerschaft ist eher unwahrscheinlich.
• Sprechen Sie vor therapiebeginn mit dem behandelnden Arzt über Ihren Kinder-
wunsch und lassen Sie sich bei speziellen Beratungsstellen über die unterschied- lichen Möglichkeiten informieren.
• Erhalten Männer eine Chemotherapie, dann sollten sie auf jeden Fall ein Kondom
nutzen, um die Partnerin vor möglichen Zytostatika-Substanzen im Ejakulat zu
1.11. Nervenschädigungen und MuskelproblemeEinige Medikamente, die bei der Chemotherapie eingesetzt werden, können das Nervengewebe schädigen und beeinträchtigen die Funktion der Muskulatur. Als Folge kommt es zu Fehlfunktionen der Muskeln wie Schwäche oder Krämpfe und Ausfall-erscheinungen der Nerven wie Missempfindungen, Kribbeln, Brennen und Taubheits-gefühl, Störungen im Gleichgewichtssinn oder Lähmungen. Manche Medikamente, beispielsweise platinhaltige Substanzen, erhöhen vorübergehend die Kälteempfind-lichkeit an Fingern und im Gesicht. All diese Veränderungen treten nicht plötzlich auf, sondern entwickeln sich in der Regel erst im längeren Verlauf einer Chemotherapie. Die Schwere und Art der Nervenschädigung hängt von der Dosis des Chemotherapeuti-kums (Zytostatikums), vorbestehenden neurologischen Erkrankungen, Stoffwechsel- erkrankungen, wie Diabetes mellitus, oder der Einnahme weiterer Medikamente ab.
Muskelkrämpfe entstehen durch schmerzhaftes Zusammenziehen einzelner Muskel-gruppen. Sie kommen häufig nach oder während langer Bettlägerigkeit, aber auch bei körperlicher Anstrengung vor. Oft ist auch ein Verlust an Mineralstoffen dafür verant-wortlich, der durch Erbrechen, Durchfall oder starkes Schwitzen hervorgerufen wird. Auch Medikamente, wie Kortison, können den Mineralhaushalt stören und die Funk-tion der Muskeln beeinträchtigen.
Während Funktionsstörungen der Mus-keln sich oft rasch wieder zurückbilden, braucht das Nervengewebe meist län-ger, um sich zu regenerieren. Therapien bei Nervenschädigungen sind schwierig und müssen individuell abgestimmt werden. Sprechen Sie unbedingt sofort mit Ihrem behandelnden Arzt oder dem Pflegeteam, wenn sich entsprechende Probleme bei Ihnen einstellen.
tipps • Fassen Sie keine scharfen oder spitzen Gegenstände an, wenn Sie ein Taubheitsge-
fühl in den Händen oder Fingern verspüren.
• Überlassen Sie die Fuß- und Handpflege einer dritten Person, damit Sie sich nicht
• Benutzen Sie ein Thermometer beim Spülen oder Baden. Sie fühlen möglicherweise
nicht, wie heiß das Wasser ist.
• Vermeiden Sie bei der Behandlung mit Oxaliplatin den Kontakt mit Kälte.
• Seien Sie vorsichtig beim Öffnen des Gefrierschranks und tragen Sie im Winter
• Bewegen Sie sich achtsam, um Stürzen vorzubeugen.
• Massieren Sie sich täglich Ihre Arme und Beine.
• Machen Sie vorsichtige Dehn- und Streckübungen.
• Tragen Sie rutschfestes Schuhwerk.
• Meiden Sie starke Hitze- und Kälteeinwirkungen.
1.12. Beeinträchtigung von Organfunktionen
Manche Chemotherapeutika (Zytostatika) zeigen eine negative Wirkung auf die Funk- tion verschiedener Organe. Diese sogenannte Organtoxizität betrifft vor allem das Herz (Kardiotoxizität), die Lunge (Pulmotoxizität), die Leber (Hepatotoxizität) und die Nieren (Nephrotoxizität). Da die meisten Medikamente über die Leber verstoffwechselt und über die Niere ausgeschieden werden, sind diese beiden Organe besonders gefährdet.
Wichtig ist entsprechend, dass Sie während der Chemotherapie immer wieder Ihre Leber- und Nierenwerte im Blut kontrollieren lassen und zusätzliche Belastungen der Leber durch fettes Essen oder Alkohol vermeiden.
informieren Sie ihren Arzt, wenn Sie eine der folgenden Fragen mit „ja" beantwor-ten können:• Haben oder hatten Sie in der Vergangenheit Herzprobleme?• Gibt es in Ihrer Familie Fälle von Herzerkrankungen?• Wurde bei Ihnen schon einmal eine Bestrahlung des Brustraums durchgeführt?
Ihr Arzt berücksichtigt bei der Wahl der Chemotherapie Vorerkrankungen oder Prädis-positionen für Herzerkrankungen. Deshalb ist es wichtig, dass Sie diese Fragen vor der Chemotherapie mit Ihrem Arzt besprechen.
tipps • Meiden Sie koffeinhaltige Getränke.
• Trinken Sie 2 - 3 Liter Flüssigkeit pro Tag (sofern keine Herz- oder Lungenerkran-
kung vorliegt), damit die Nieren gut durchgespült werden.
• Lassen Sie so oft wie möglich Wasser.
• Rauchen Sie nicht.
1.13. Durch Chemotherapie ausgelöste Osteoporose
Während des gesamten Lebens wird Knochensubstanz auf- und abgebaut. Bis zum 35. Lebensjahr überwiegt der Knochenaufbau, die Knochenmasse nimmt ständig zu. Danach vermindert sich die Knochenmasse normalerweise jährlich um etwa 1,5 %. Es gibt spezielle Zellen im Knochen, die für diese Umbauprozesse sorgen: Die Osteo- blasten verantworten den Knochenaufbau und die Osteoklasten den Knochenabbau.
Viele Chemo- und Hormontherapien können als Nebenwirkung eine Osteoporose (Knochenschwund) auslösen, wobei der Tumor selbst diesen Effekt möglicherweise noch verstärkt. Osteoporose ist eine Stoffwechselerkrankung der Knochen. Durch den Abbau von Knochenmasse verlieren die Knochen an Stabilität. Schmerzhafte Kno-chenbrüche sind eine häufige Folge.
Verantwortlich dafür ist einerseits die durch Chemotherapie herbeigeführte Unterfunk-tion der Geschlechtsdrüsen (Hypogonadismus) und andererseits die toxischen Effekte der eingesetzten Chemotherapeutika. Manche Krebsbehandlungen umfassen auch
über längere Zeit höhere Dosen von Kor-
Lassen Sie Ihr Osteoporoserisiko durch
tison, das eine Osteoporoseentstehung
Knochendichtemessungen überprüfen.
fördern kann. Der Arzt wird dies durch
Ihr Arzt wird Sie beraten.
Lassen Sie vor Therapiebeginn eine Zahnsanierung beim Zahnarzt durch-führen.
Zeigt sich im Rahmen einer Knochendichtemessung ein erhöhtes Osteoporoserisiko, werden in den meis-ten Fällen Medikamente wie Bisphosphonate und Vitamin D eingesetzt, um der Osteoporose entge-genzuwirken. Insbesondere Bisphosphonate haben jedoch ihrerseits wieder Nebenwirkungen, die zu Nie-renversagen oder Schädigungen des Kieferknochens (Kieferosteonekrose) führen können. Deshalb muss ihr Einsatz gut abgewogen und die Nierenwerte wäh-rend der Einnahme überwacht werden. Die Rate an Kieferosteonekrosen hat in den letzten Jahren deut-lich zugenommen. Der Entstehungsmechanismus ist noch nicht eindeutig geklärt. Empfehlenswert ist es, vor Beginn der Chemotherapie und vor der Einnah-me von Bisphosphonaten eine Zahnsanierung beim Zahnarzt durchführen zu lassen.
tipps • Achten Sie auf eine gesunde und ausgewogene Ernährung mit ausreichend Kalzium
und Vitamin D.
• Nach Absprache mit Ihrem Arzt können Sie Kalzium und Vitamin D auch als Tablet-
• Verzichten Sie auf Rauchen und übermäßigen Alkoholkonsum. • Ein moderates regelmäßiges Ausdauertraining stärkt die Knochen und kurbelt auch
das Immunsystem an. Welche Sportarten sich eignen und wie lange Sie trainieren sollen, besprechen Sie am besten mit Ihrem Arzt.
• Um die Zähne zu schützen, achten Sie auf eine gute Mundhygiene. Zahnärztliche
Eingriffe sollten nicht zeitgleich mit einer Bisphosphonat-Behandlung stattfinden.
• Informieren Sie unverzüglich Ihren behandelnden Arzt und Ihren Zahnarzt über
jegliche Schmerzen im Mund, an den Zähnen oder im Kieferbereich oder wenn Sie Hinweise auf ein zahnmedizinisches Problem bemerken.
1.14. Mögliche Nebenwirkungen einer AntihormontherapieDas Wachstum einiger Tumorarten wird durch Geschlechtshormone angeregt. Wächst ein Tumor verstärkt unter dem Einfluss von körpereigenen Hormonen, bezeichnet man ihn als hormonsensitiv oder hormonabhängig. Der Tumor besitzt dann sogenannte Hor-monrezeptoren, mit denen er von den Hormonen Wachstumsreize empfängt. Mit einer Antihormontherapie versuchen die Ärzte, die körpereigenen Hormone auszuschalten, um das Tumorwachstum zu hemmen. Dabei wird entweder die entsprechenden Hor-monbildung unterdrückt oder die Wirkung an den Hormonrezeptoren gehemmt. Dieser Hormonentzug wird vor allem bei Brust- und Prostatakrebs eingesetzt, aber auch bei einer bestimmten Form von Gebärmutterkrebs, dem Endometriumkarzinom.
Da bei einer Antihormontherapie keine Zytostatika (Zellgifte) eingesetzt werden, unter-scheiden sich die Nebenwirkungen von denen einer Chemotherapie. Die Nebenwirkun-gen hängen mit den Funktionen des blockierten Hormons im Körper zusammen. Der Entzug der Geschlechtshormone bei hormonabhängigem Brust- oder Prostatakrebs führt zu Symptomen, wie sie normalerweise in den Wechseljahren auftreten können. Die Nebenwirkungen variieren von Patient zu Patient und je nach Präparat. Sie lassen sich meist gut behandeln – sprechen Sie deshalb auf jeden Fall Ihren Arzt auf die Sym-ptome an, die Sie belasten!
Nehmen Sie Medikamente zur linderung von Wechsel-jahresbeschwerden – auch pflanzliche Präparate – nur in Absprache mit Ihrem behandelnden Arzt ein! Auch rezeptfreie und pflanzliche Präparate wie Johanniskraut können zu Wechselwirkungen mit anderen Arzneimitteln führen.
Brustkrebspatientinnen sollten keine Phytoöstrogene, wie sie in Soja oder Rotklee enthalten sind, verwenden! Dazu zählen auch Präparate aus Traubensilberkerzen. Sprechen Sie erst mit Ihrem Arzt.
Eine Hormonblockade durch GnRH-Analoga führt dazu, dass die Eierstöcke kein Ös-trogen und die Hoden kein Testosteron mehr herstellen. Der Östrogenentzug kann bei Frauen zu typischen Wechseljahresbeschwerden führen wie Schlafstörungen, Hitzewal-lungen und Schwitzen, Gewichtszunahme und depressiven Verstimmungen.
tipps• Regelmäßiger Ausdauersport wie Radfahren oder Walken und warm-kalte Wechsel-
duschen können hilfreich sein.
• Genießen Sie Kaffee und Alkohol nur in Maßen, trinken Sie viel Salbeitee. Salbeiex-
trakt wirkt direkt auf die Schweißzellen.
• Ernähren Sie sich leicht und ausgewogen.
Auch Männer leiden unter einer Blockade des Testosterons häufig unter Hitzewallungen. Außer-dem kann es zu einem Nachlassen des sexuellen Interesses und zu Erektionsstörungen kommen. Bei ei-ner kompletten Androgenblockade (Androgene: männliche Geschlechtshormone) kann auch die Knochendichte abnehmen.
Antihormone binden anstelle der natürlichen Geschlechtshormone an deren Rezeptoren im Körper und an den Tumorzellen und verhin-dern damit, dass die körpereigenen Hormone Wachstumssignale an den Tumor weitergeben. Sie sind im Allgemeinen gut verträglich. Ein wichtiges Antiöstrogen ist Tamoxifen, das bei Brustkrebs eingesetzt wird. Typische Nebenwirkungen sind Hitzewallungen, eine verstärkte Neigung zu Thrombosen (Blutgerinnseln), vaginaler Ausfluss, Zwi-schenblutungen und eine trockene oder juckende Scheidenschleim-haut. Auch kommt es manchmal bei Frauen nach den Wechseljah-ren zu einem krankhaften Aufbau der Gebärmutterschleimhaut, was aber durch regelmäßige Kontrollen der Frauenarzt frühzeitig bemer-ken und behandeln kann. Ein wichtiges Antiandrogen ist der Wirk-stoff Flutamid. Bei Männern führen Antiandrogene möglicherweise zu Schmerzen in der Brust und Anschwellen der Brustdrüsen.
Aromatasehemmer vermindern bei Frauen die Östrogenproduktion, indem sie das dazu notwendige Enzym Aromatase blockieren. Das Wachstum von hormonempfindlichem Brust-krebs kann dadurch verlangsamt werden. Aromatasehemmer werden in der Regel nur bei Brustkrebspatientinnen nach den Wechseljah-ren eingesetzt. Es gibt sie mit den Wirkstoffen Anastrozol, Letrozol und Exemestan. Mögliche Nebenwirkungen sind Hitzewallungen, trockene Schleimhäute, Muskel- und Gelenkbeschwer-den, eine Beeinträchtigung des Fettstoffwech-sels und eine verstärkte Neigung zur Entste-hung einer Osteoporose. Ihr Arzt kann der Osteoporose aber vorbeugen – sprechen Sie ihn darauf an.
Antihormontherapien zeigen ganz andere Nebenwirkungen als eine Chemotherapie und lassen sich im Allgemeinen recht gut behan-deln. Sie sind selten gefährlich, beeinträchti-gen aber unter Umständen die Lebensqualität. Sprechen Sie Ihren Arzt auf die belastenden Symptome an, damit er geeignete Maßnahmen ergreifen kann.
1.15. Mögliche Nebenwirkungen einer immuntherapie oder einer therapie mit sogenannten zielgerichteten Medikamenten
Schon lange versucht man, Krebserkrankungen mit immunologischen Methoden zu be-handeln. Heute kombiniert man die konventionellen Methoden der Krebstherapie wie Chemo- oder Strahlentherapie mit einer Immuntherapie. Im Allgemeinen werden diese immunologischen Ansätze nur bei wenigen, bestimmten Tumorarten oder Krankheits-stadien eingesetzt.
lia/Matthias Stolttoo
ZUHÖREN. BEGLEITEN. HELFEN.
Einer für alle – alle für einen!
Einer für alle – alle für einen!
Liebe Leserin, lieber Leser,
die Bayerische Krebsgesellschaft hilft Menschen mit Krebs. Diese Broschüre ist
nur eine von vielen kostenlosen Dienstleistungen, welche wir anbieten.
Wir fördern außerdem die Arbeit von rund 200 Selbsthilfegruppen. Kern unserer
Arbeit sind jedoch die Gespräche mit Betroffen, die wir bayernweit in derzeit 20
lia/Robert Kneschke
Leider steigt die Zahl der Patienten beständig an. „Einer für alle – alle für einen!" –
mit diesen Zeilen möchte ich heute auch um Ihre Unterstützung werben.
Im Namen aller Krebspatienten ein großes Dankeschön,
Gemeinsam stark –
Prof. Dr. med. Günter Schlimok
Präsident der Bayerischen Krebsgesellschaft e.V.
PS: Jeder Beitrag kommt an – der große wie der kleine – und schenkt
neue Hoffnung! Danke.
Unter www.bayerische-
Bayernweit unterstützen
Bayerische Krebsgesellschaft e. V.
krebsgesellschaft.de
wir die Arbeit von rund 200
präsentieren wir eine Vielzahl von Informa-
Selbsthilfegruppen. Damit bieten wir ein
tionen und Hilfsangeboten. Unser Auftritt
dichtes Netz an Hilfe auch in der Fläche.
wird laufend aktualisiert und ausgebaut.
Jeder Beitrag zählt und schenkt Krebspati-
Auch hierfür benötigen wir Spenden.
enten neue Hoffnung.
Broschüren, Ratgeber und
Leider steigt die Zahl der
andere Publikationen bieten
Betroffenen beständig
wir Betroffenen und deren Angehörigen
an. Jedes Jahr werden in Bayern 70.000
kostenlos an. Der Aufwand von der Redak-
Menschen neu mit der Diagnose Krebs kon-
tion, über die Produktion bis zur Verteilung
frontiert und jede Neuerkrankung steht für
ist groß. Ihre Hilfe kommt an.
ein eigenes Schicksal. All unsere Kraft kon-
zentrieren wir auf die psychoonkologische
Begleitung der Betroffenen. „Zuhören. Be-
gleiten. Helfen." – unseren Auftrag können
Bayerische Krebsgesellschaft e. V.
DE02 7002 0500 0007 8017 00
wir nur mit Ihrer Unterstützung erfüllen.
Vielen Dank!
Einer für alle – alle für einen!
Liebe Leserin, lieber Leser,
die Bayerische Krebsgesellschaft hilft Menschen mit Krebs. Diese Broschüre ist
nur eine von vielen kostenlosen Dienstleistungen, welche wir anbieten.
Wir fördern außerdem die Arbeit von rund 200 Selbsthilfegruppen. Kern unserer
Arbeit sind jedoch die Gespräche mit Betroffen, die wir bayernweit in derzeit 20
lia/Robert Kneschke
Leider steigt die Zahl der Patienten beständig an. „Einer für alle – alle für einen!" –
mit diesen Zeilen möchte ich heute auch um Ihre Unterstützung werben.
Im Namen aller Krebspatienten ein großes Dankeschön,
Gemeinsam stark –
Prof. Dr. med. Günter Schlimok
Präsident der Bayerischen Krebsgesellschaft e.V.
PS: Jeder Beitrag kommt an – der große wie der kleine – und schenkt
neue Hoffnung! Danke.
Unter www.bayerische-
Bayernweit unterstützen
Bayerische Krebsgesellschaft e. V.
krebsgesellschaft.de
wir die Arbeit von rund 200
präsentieren wir eine Vielzahl von Informa-
Selbsthilfegruppen. Damit bieten wir ein
tionen und Hilfsangeboten. Unser Auftritt
dichtes Netz an Hilfe auch in der Fläche.
wird laufend aktualisiert und ausgebaut.
Jeder Beitrag zählt und schenkt Krebspati-
Auch hierfür benötigen wir Spenden.
enten neue Hoffnung.
Broschüren, Ratgeber und
Leider steigt die Zahl der
andere Publikationen bieten
Betroffenen beständig
wir Betroffenen und deren Angehörigen
an. Jedes Jahr werden in Bayern 70.000
kostenlos an. Der Aufwand von der Redak-
Menschen neu mit der Diagnose Krebs kon-
tion, über die Produktion bis zur Verteilung
frontiert und jede Neuerkrankung steht für
ist groß. Ihre Hilfe kommt an.
ein eigenes Schicksal. All unsere Kraft kon-
zentrieren wir auf die psychoonkologische
Begleitung der Betroffenen. „Zuhören. Be-
gleiten. Helfen." – unseren Auftrag können
Bayerische Krebsgesellschaft e. V.
DE02 7002 0500 0007 8017 00
wir nur mit Ihrer Unterstützung erfüllen.
Vielen Dank!
lia/Matthias Stolttoo
ZUHÖREN. BEGLEITEN. HELFEN.
Einer für alle – alle für einen!
lia/Matthias Stolttoo
ZUHÖREN. BEGLEITEN. HELFEN.
Antikörper sind Eiweißmoleküle, die eine wichtige Funktion in der Immunabwehr wahr-
nehmen. Sie erkennen körperfremde oder auch veränderte körpereigene Strukturen
Einer für alle – alle für einen!
und haften sich an ihnen fest. Andere Zellen des Immunsystems können diese mar-kierten Strukturen dann abbauen. Körpereigene Antikörper nehmen an der Bekämp-
fung von Krebszellen kaum teil, da der Körper die Tumorzellen meist nicht als fremde
Zellen erkennt. Für die Diagnostik und Therapie von Krebserkrankunge
Labor hergestellte, sogenannte monoklonale Antikörper verwendet. Das sind bauglei-
che Antikörper, die von einem Klon gleicher Zellen produziert werden. In der Therapie
von Krebserkrankungen verwendet man diese künstlichen Antikörper heute vor allem,
um durch ihre Anheftung bestimmte Signalwege im Stoffwechsel von Tumorgewebe zu
blockieren. Dadurch wird das Tumorwachstum verhindert.
Ein Beispiel für diese Hemmung der Signalübertragung ist der Antikörper Trastuzumab,
der vorwiegend bei Brustkrebs eingesetzt wird. Die Tumorzellen produzieren das
Antigen HER2. Bei 20 - 30 % der Brustkrebspatientinnen kommt dieses Antigen im
Tumorgewebe vor und bietet einen Ansatzpunkt für die zielgerichtete Therapie mit demrt Keb
Antikörper Trastuzumab. Das Tumor-Antigen HER2 kommt allerdings auch in gesundem
Herzmuskelgewebe vor, so dass Patienten, die das Medikament Herceptin erhalten, ihrtoo
Herz überwachen lassen sollten.
Andere zielgerichtete Therapien greifen den epidermalen Wachstumsfaktorrezeptor
EGFR an, der Wachstumssignale in die Tumorzelle weiterleitet. Diese sogenannten EG-
FR-Inhibitoren können Antikörper sein, wie Cetuximab oder Panitumumab, oder auch sogenannten Tyrosinkinase-Inhibitoren, zum Beispiel Sunitinib. Da der EGFR auch in
gesunden Körperzellen, vor allem in Hautzellen und in kleinen Blutgefäßen, vorkommt,
führen die EGFR-Hemmer sehr häufig zu unterwünschten Wirkungen in der Haut, wie
schon im Abschnitt 1.8. erwähnt. Zunächst breitet sich ein akneartiger Hautausschlag
im Gesicht und evtl. auch auf dem Rücken und der Brust aus. Später wird die Haut
sehr trocken. Auch schmerzhafte Nagelveränderungen sind möglich. Eine vorbeugende
antibiotische Behandlung mildert meist die Ausprägung der Hautveränderungen.
Auch bestimmte Verhaltensmaßnahmen können die Schwere der Nebenwirkungen an
der Haut vermindern, lesen Sie dazu die Tipps unter 1.8.
• Nebenwirkungen in der Haut unter therapie mit
einem Egfr-Hemmer kann vorgebeugt werden. Wenn sie aufgetreten sind, sollten sie von einem Dermatologen behandelt werden.
• Lassen Sie bei einer therapie mit Herceptin ihr
Herz ärztlich überwachen.
Der medizinische Antikörper Bevacizumab verhindert die Neubildung von Blutgefä-ßen, die den Tumor versorgen. Auf diese Weise soll der Tumor ausgehungert werden. Bevacizumab führt sehr häufig zu Bluthochdruck. Auch thrombotische Ereignisse, Blu-tungen und Wundheilungsstörungen können auftreten. Ihr Arzt wird sie dahingehend überwachen.
Alle monoklonalen Antikörper lösen von Zeit zu Zeit allergische Reaktionen aus, aller-dings werden diese bei den neueren Antikörpern immer seltener.
Interferone und Interleukine sind Botenstoffe und steuern die Reaktion des Immunsys-tems. Interferone rufen hauptsächlich grippeähnliche Symptome wie Fieber, Übelkeit und Erbrechen und allgemeine Abgeschlagenheit hervor. Auch Haut- und Blutbildver-änderungen werden beobachtet. Die Ausprägung der Symptome variiert von Patient zu Patient und hängt auch vom jeweiligen Medikament und der Dosis ab. Ihr Arzt kann schmerzlindernde und fiebersenkende Medikamente sowie Medikamente gegen die Übelkeit verschreiben. Da Interleukine oft zu stärkeren Nebenwirkungen führen, wer-den sie fast immer stationär verabreicht und ärztlich überwacht.
2. Nebenwirkungen einer Strahlenthe-
. und wie Sie selbst damit umgehen können
Die Strahlentherapie (Radiotherapie) ist eine örtlich begrenzte Maßnahme, die nor-malerweise nur auf die Region des Bestrahlungsfeldes wirkt. So entsteht beispielswei-se Haarausfall bei einer Bestrahlung des Kopfes. Im Gegensatz zur Chemotherapie werden also oft nicht so starke und ausgedehnte Nebenwirkungen gesehen. Durch die Bestrahlung sollen die Krebszellen vernichtet werden.
Die Dosiseinheit in der Strahlentherapie heißt Gray (gebräuchliche Abkürzung Gy). Die für eine Tumorvernichtung notwendige Dosis richtet sich nach der Strahlenempfind-lichkeit des entsprechenden Tumors und liegt meist zwischen 40 und 70 Gy. Welche Gesamtdosis für den einzelnen Patienten und seine Krankheit angestrebt wird, legt der behandelnde Radioonkologe vor dem Behandlungsbeginn fest. Diese Gesamtdosis wird in „Einzelportionen" aufgeteilt (Fraktionierung). Diese betragen in der Regel 2 Gy, wobei Abweichungen nach oben und unten möglich sind. Prinzipiell gilt die Regel: Je
Manchmal kommt es zu Beginn einer
kleiner die Einzeldosis, umso verträglicher
Strahlentherapie zu einem sogenann-
die Therapie und umso geringer das Risiko
ten „Strahlenkater": Appetitlosigkeit,
Müdigkeit, Erbrechen oder Kopf-schmerzen.
Prinzipiell wird unterschieden zwischen akuten Nebenwirkungen, die bereits in den Wochen während der Strahlentherapie auftreten, und Spätreaktionen. Diese kön-nen Monate bis Jahre nach der Therapie aufkommen. Akute Nebenwirkungen sind beispielsweise Schleimhautentzündun-gen im Mund oder in der Speiseröhre bei Bestrahlung in der Kopf-Hals-Region, Übelkeit oder Durchfälle bei Bestrahlung im Bauchbereich oder Hautrötungen bei Bestrahlung der Brust. Beispiele für
Spätreaktionen sind Hautverfärbungen oder Verhärtungen (Indurationen) des Unter-hautfettgewebes.
Eine verbesserte Bestrahlungsplanung und -technik sowie kleinere und damit ver-träglichere Einzeldosen lassen heute solche Nebenwirkungen seltener werden. Den-noch muss ein gewisses Maß an unerwünschten Begleiteffekten gelegentlich in Kauf genommen werden, um eine Krebserkrankung effektiv zu bekämpfen. Ihr Arzt infor-miert Sie über die Nebenwirkungen, die eine Radiotherapie verursachen kann, und verschreibt Ihnen Medikamente, um Ihnen zu helfen.
2.1. Übelkeit und Erbrechen
Die meisten Patienten vertragen die Bestrahlungen gut, manchmal können jedoch als unerwünschte Nebenwirkungen Übelkeit und Erbrechen auftreten. Art und Ausmaß hängen dabei entscheidend davon ab, welchen Körperteil und mit welcher Dosis der Arzt bestrahlt. So kommt es häufig zu Übelkeit, wenn der Bauchraum oder der ganze Körper behandelt wird.
Darüber hinaus spielen ebenso wie bei der Chemotherapie individuelle Faktoren wie Alter und Geschlecht, eine frühere Neigung zu Erbrechen und Alkoholkonsum eine Rol-le. Bei einer Strahlentherapie setzt der Arzt die auch bei einer Chemotherapie verwen-deten Medikamente zur Vorbeugung und Behandlung von Übelkeit und Erbrechen ein.
tipps • Informieren Sie sich über den Ablauf der Strahlentherapie und die Medikamente,
die Sie erhalten.
• Für das Verhalten während einer Strahlentherapie gelten dieselben Empfehlungen
wie bei der Chemotherapie (siehe dazu Kapitel 1.3.).
• Es gibt keine spezielle Diät, mit der Sie die Strahlenbehandlung besser vertragen
• Ingwerhaltige Speisen und Getränke lindern die Übelkeit.
• Bei Bestrahlungen im Bauchbereich sollten Sie generell darauf achten, keine
schwere, blähende oder fette Nahrung zu essen.
2.2. Entzündungen der Mundschleimhaut, Mundtrockenheit und geschmacksveränderungen
Bei Strahlen- oder einer kombinierten Radio-Chemo-Therapie im Kopf-Hals-Bereich kann es zu Mundschleimhautentzündungen (Mukositis), Mundtrockenheit oder Ge-schmacksveränderungen, zum Beispiel einem metallischen Geschmack, kommen. Der Schweregrad einer Mukositis hängt von den Therapiebedingungen (z. B. Strahlendosis) und von patientenbezogenen Faktoren ab.
Eine Radiotherapie im oberen Hals beeinträchtigt manchmal die Speicheldrüsen, so dass sie weniger oder keinen Speichel mehr produzieren. Das führt dann zu einem trockenen Mund. Die Trockenheit lindern Sie beispielsweise mit Olivenöl, künstlichem Speichel, medizinischen Pastillen oder Gels. Die Speichelbildung lässt sich auch durch lutschende Mundbewegungen und – wenn keine Entzündungen im Mund vorliegen – durch Kaugummikauen anregen. Diätas-sistenten beraten Sie über Nahrungs-mittel mit hohem Feuchtigkeitsanteil sowie leicht zu schluckenden Nah-rungsmittel.
Einige Patienten verlieren während und nach der Radiotherapie ihren Appetit. Ihr Arzt kann in diesen Fällen spezielle hochkalorische Getränke oder andere Nahrungszusätze verschreiben, bis Ihr Appetit sich erholt. Geruchs- und Geschmackssinn stumpfen eventuell während der Therapie und einige Monate danach ab oder verändern sich anderweitig. Geschmack und Geruch sollten sich aber nach der Therapie mit der Zeit wieder normalisieren.
tipps• Gehen Sie vor Beginn der Strahlentherapie (nach Rücksprache mit Ihrem Arzt) zu
Ihrem Zahnarzt und lassen Sie gegebenenfalls vorhandene Entzündungsherde und Defekte sanieren.
• Untersuchen Sie im Laufe der Krebstherapie zweimal täglich Ihren Mund vor dem
Spiegel auf Veränderungen. Wenn Sie eine Prothese tragen, nehmen Sie diese vor-her heraus.
wtipps (Fortsetzung von S. 45)• Wenn Sie eine Prothese tragen, säubern Sie diese gründlich.
• Verzichten Sie auf Ihre Prothese, wenn bereits Schleimhautschäden vorliegen.
• Achten Sie auf eine sorgfältige Mundhygiene. Ihre Pflegekräfte erklären Ihnen, wie
Sie die Mundpflege am besten durchführen. Sie werden Ihnen auch empfehlen, wo-mit Sie Ihren Mund spülen können. Benutzen Sie kein alkoholhaltiges Mundwasser.
• Reinigen Sie Ihren Mund nach jedem Essen. • Benutzen Sie eine weiche Zahnbürste, weichen Sie diese vorher in Wasser ein und
spülen Sie die Zahnbürste während des Putzens immer wieder mit heißem Wasser aus. Wechseln Sie die Zahnbürste häufig.
• Wenn die Schleimhaut bereits entzündet ist, reinigen Sie den Mund mit Wattestäb-
chen und spülen Sie mit einer Kochsalzlösung.
• Halten Sie Ihre Lippen mit einer Lippencreme geschmeidig.
• Verzichten Sie auf Alko-
hol und Zigaretten.
• Ernähren Sie sich ei-
weiß- und vitaminreich, vermeiden Sie Zucker. Zucker begünstigt das Wachstum von Pilzen auf den Schleimhäu-ten.
• Nehmen Sie genügend
Flüssigkeit zu sich, aber keine kohlensäu-rehaltigen Getränke.
• Vermeiden Sie harte Lebensmittel sowie saure und scharf gewürzte Speisen.
2.3. Haut- und Nagelveränderungen
Durch Strahlen können auch die Haut und die Nägel in Mitleidenschaft gezogen wer-den. Die Haut im Behandlungsgebiet kann sich röten und schmerzen wie ein Sonnen-brand. Gelegentlich schält sich die Haut oder bekommt Risse. Zu Beginn Ihrer Strah-lentherapie wird man Sie über den Umgang mit der Haut im Behandlungsareal beraten und Ihnen Cremes oder Lotionen gegen die Hautreizung empfehlen.
Ob und wie intensiv die bestrahlte Haut gewaschen werden darf, besprechen Sie bitte mit Ihrem Arzt. Eine gute Körper- hygiene sollte aber insbesondere in Haut-falten und im Genitalbereich weitergeführt werden.
tipps • Pflegen Sie Ihre Haut regelmäßig, aber schonend. Die Haut im Bestrahlungsfeld darf
ausschließlich mit Substanzen behandelt werden, die vom Strahlentherapeuten empfohlen wurden.
• Vermeiden Sie jeden mechanischen Reiz (Reiben, Kratzen, enge Kleidung, Gürtel) an
den bestrahlten Hautbereichen.
• Setzen Sie die Haut keiner extremen Hitze und Kälte aus.
3. Nebenwirkungen einer Krebsoperation
. und wie Sie selbst damit umgehen können
In der Chirurgie wurden in den letzten Jahren zahlreiche Operationstechniken neu ent-wickelt oder optimiert. Damit können nicht nur komplizierte Tumorvarianten behandelt, sondern auch die Regenerationsphase der Patienten verkürzt oder schwerwiegende Komplikationen verringert werden. Ob ein sogenannter minimal invasiver Eingriff oder eine konservative chirurgische Behandlung erfolgt, hängt von der Art, der Lokalisation und der Ausdehnung des Tumors ab.
Je nach Beschaffenheit des Tumors muss zudem zwischen einer heilenden (kurativen) und einer lindernden (palliativen) Therapie unterschieden werden. Eine kurative Operation ist nur möglich, wenn der Tumor regional begrenzt ist und mit einem gewissen Sicherheitsabstand entnommen werden kann. Um eine vollstän-dige Krebsentfernung zu gewährleisten, müssen auch eventuell Lymphknoten der angrenzenden Lymphknotenstationen entfernt werden. Bei einer palliativen Operation ist es nicht möglich, den gesamten Tumor zu entfernen. Mit einer solchen Operation kann aber die Lebensqualität des Patienten verbessert und/oder die Lebenszeit verlängert werden.
Trotz der medizinischen Fortschritte können bei allen chirurgi- schen Therapieformen unerwünschte Nebenwirkungen auftre-ten. Diese kommen entweder in direkter Nähe zum Wundgebiet (lokale Nebenwirkun-gen) vor oder es entstehen allgemeine Komplikationen. Ein schlechter Allgemeinzu-stand oder andere Erkrankungen des Patienten begünstigen häufig diese Effekte.
3.1. Wundheilungsstörungen und Hautreaktionen
Eine lokale Entzündung der Wunde äußert sich meist durch ein gerötetes oder druck-empfindliches Wundgebiet, Schmerzen in Ruhe oder bei Bewegung, Überwärmung und/oder „pochende" Wundränder und Absonderungen aus der Wunde. Bei einem regelmäßigen Verbandswechsel beobachtet der Arzt die Infektion. Gegebenenfalls muss er die OP-Fäden oder die Klammernaht frühzeitig entfernen, um die Wunde zu entlasten.
3. Nebenwirkungen einer Krebsoperation
Machen Sie Ihren Arzt oder das Pflegepersonal auf Schmerzen
Zeichen einer allgemeinen Wundinfektion sind
oder rötung aufmerksam und
Fieber mit oder ohne Schüttelfrost, Verschlech-
behandeln Sie gerötete oder
terung des Allgemeinzustands und Erhöhung der
entzündete Hautareale nicht
Entzündungsparameter im Blut (Leukozyten und
selbstständig mit Wundcremes
C-reaktives Protein (CRP)). Der Arzt überwacht sie
oder ähnlichem.
durch Blut- und Temperaturkontrollen, beispiels-weise mit einer Messung der Blutsenkungsge-schwindigkeit BSG. Es muss eine medikamentöse Therapie – z. B. mit Antibiotika – eingeleitet werden, um eine Blutvergiftung (Sepsis) zu ver-hindern.
Falls Sie ein zunehmendes Schwächegefühl, Unwohlsein und steigende Temperatur mit oder ohne „Frösteln" verspüren, berichten Sie Ihrem Arzt oder dem Pflegepersonal sofort davon.
3.2. Narbenbildungen
Eine Narbe ist das Ergebnis der Wundheilung. Narben sind bei einigen Patienten sehr klein, sodass sie kaum zu sehen sind, oder bei anderen groß, wulstig und deutlich her-vortretend. Für viele Menschen sind sie nicht nur ein ästhetisches Problem, sondern sie können auch Beschwerden bereiten.
Eine Narbe entsteht, wenn die unter der obersten Hautschicht liegt, verletzt wurde. Durch die Verletzung ist der natürliche Aufbau der Haut zerstört. Im Rahmen der Wundheilung kommt es zum Wiederaufbau des Gewebes. Das erfolgt manchmal unvollständig und es entstehen Narben. Häufig gibt es im Narbenbereich Verwachsun-gen, Verklebungen und überschießendes Wachstum des Narbengewebes, wodurch es
zu Bewegungseinschränkungen und Schmerzen kommen kann. Eine Narbenbehand-lung soll die Haut sowohl in ihrer Funktion als auch in ihrem Aussehen wieder herstel-len.
Bis heute ist eine Narbennachbehandlung, die Narben gänzlich verschwinden lässt, nicht möglich. Es gibt jedoch moderne Verfahren wie Operationen, Stick-stoffvereisungen und Narbenkorrekturen per Laser. Bei unre-gelmäßigen, überschießenden Narbenbildungen kann ein Gefäßlaser eingesetzt werden. Der Laserstrahl verschweißt kleine Äderchen in der Narbe, damit die Narbe sich verkleinert und schrittweise verblasst. Ebenso werden zur Narbenheilung spezielle Pflaster und Verbände eingesetzt.
tipps • Setzen Sie eine frische Narbe möglichst wenig Druck, Zug
oder Dehnung aus.
• Vermeiden Sie Hitze, intensive Sonnenbestrahlung und Solariumsbesuche während
der Wundheilungsphase. Eine Sonnencreme mit hohem Lichtschutzfaktor oder die Abdeckung mit einem Pflaster ist zu empfehlen.
• Halten Sie mit einer Spezialcreme die Narbe gleich nach der Wundheilung weich und
geschmeidig. Sie können Silikon-Produkte wie Gels oder Pflaster verwenden. Dane-ben gibt es auch Salben mit Heparin oder Zwiebelextrakten.
3.3. Probleme nach Operationen im Magen-Darm-BereichNach Operationen im Magen-Darm-Trakt (Gastrointestinal-Trakt) kommt es bei vielen Patienten durch Appetitmangel, Druck- und Völlegefühl und durch Übelkeit und Erbre-chen zu Verdauungsstörungen und Mangelernährung. Um diesen Beeinträchtigungen entgegenzuwirken, ändern Sie nach einer solchen Operation Ihre herkömmlichen Er-nährungs- und Lebensgewohnheiten, um für eine schnelle Genesung und eine bessere Anpassung des Körpers an den neuen anatomischen Zustand zu sorgen.
Viele Krebspatienten leiden unter ungewolltem Gewichtsverlust, der in jedem Krank-heitsstadium auftreten kann. Dabei ist gerade ein stabiler Allgemeinzustand wichtig für eine bessere Verträglichkeit, fördert eine schnellere Regeneration und führt zu mehr Leistungsfähigkeit und Lebensqualität.
tipps • Sie sollten mehrere kleine Mahlzeiten – sechs bis acht über den Tag verteilt – zu
sich nehmen.
• Verzichten Sie zumindest in der Anfangsphase auf fettreiche, blähende und stark
gewürzte Gerichte.
• Generell gilt es, die Nahrungsmittel gut zu kauen, sich Zeit zu nehmen und nur im
Sitzen zu essen.
• Besonders nach Operationen, bei denen der Magen oder ein Teil davon entfernt
wurde, sollten Sie nicht mehr als maximal zwei Liter am Tag trinken: während der Mahlzeiten nicht oder nur wenig trinken, um den Rest- oder Ersatzmagen nicht zu überlasten.
• Hören Sie auf Ihren Körper! Die meisten Patienten spüren nach einer Operation im
Gastrointestinal-Trakt, welche Nahrungsmittel sie besser oder schlechter vertragen.
• Versuchen Sie nach den Mahlzeiten einen kleinen Spaziergang einzuplanen, um den
Verdauungsprozess zu fördern.
• Kontrollieren Sie Ihr Gewicht regelmäßig und melden Sie starken Gewichtsverlust
• Für „zwischendurch" können Sie auf eine medizinische hoch kalorische Trinknah-
rung zurückgreifen, die Ihrem Körper neben den nötigen Kalorien ausreichend Nähr-stoffe (Vitamine und Mineralstoffe) liefert.
• Wenn Sie sich wohl fühlen, dann essen Sie in allen Krankheitsphasen ausreichend.
• Essen Sie ausgewogen und gesund und anstatt dreier großer Mahlzeiten mehrere
kleine Portionen über den Tag verteilt.
• Bei Appetitlosigkeit oder Völlegefühl planen Sie mehrmals täglich einen kleinen Spa-
ziergang ein, der sich anregend auf den gesamten Organismus auswirkt.
Nach einer kompletten Magenentfernung tritt häufig das sogenannte Dumpingsyndrom auf. Dabei muss zwischen Früh- und Spätdumpingsyndrom unterschieden werden. Sowohl Früh- als auch Spätdumpingsyndrome sind die Folge einer zu schnellen Nahrungspassage durch den Magen-Darm-Trakt, wobei es zu Flüssigkeitsmangel in den Blutgefäßen, zu einer schlechten Verarbeitung und Aufnahme (Resorption) der Nähr-stoffe und zu einer übermäßigen Produktion von Insulin kommt.
Das Frühdumpingsyndrom geht mit Beschwerden wie Übelkeit, Durchfall, Schweißaus-bruch, Blutdruckabfall, Blutzuckerschwankungen und Erschöpfung einher, die bereits kurz nach der Nahrungsaufnahme (10 bis 20 Minuten) einsetzen. Das Spätdum-pingsyndrom äußert sich frühestens eine Stunde nach den Mahlzeiten. Neben einem starken Hungergefühl verspürt der Patient Symptome wie innere Unruhe, Zittern, kalten Schweiß und Schwächegefühl, die durch den niedrigen Zuckergehalt im Blut hervorgerufen werden.
tipps • Um dem Blutdruckabfall und dem Schwächegefühl entgegenzuwirken, legen Sie sich
mit erhöhten Beinen für einige Minuten hin.
• Mit der Einnahme von zuckerhaltigen Speisen und Getränken oder Traubenzucker
können Sie den niedrigen Zuckergehalt im Blut schnell erhöhen.
• Generell sollten Sie die üblichen Ernährungsempfehlungen bei Magen-Darm-Operati-
on befolgen und mehrmals am Tag kleine Essensportionen zu sich nehmen.
• Mit einer ausgewogenen vitaminreichen Kost lassen sich Begleiterscheinungen wie
Vitamin-, Elektrolyt- und Eisenmangel ausgeglichen und langfristig verhindern.
Vor allem nach Eingriffen im Bauchraum, langer Operationsdauer und Störungen im Elektrolythaushalt kann sich nach einer Operation eine sogenannte Magen-Darm-Atonie einstellen. Dabei kommt es zu einer vorübergehenden Lähmung der glatten Muskulatur in Magen und Darm, die beim Patienten zu Völlegefühl, Übelkeit, Rück-fluss (Reflux) der Magen-Darm-Flüssigkeit und Erbrechen führt.
Auch wenn Sie noch nichts essen dürfen,
Wenn Sie nach der Operation unter
sollte spätestens am 2. oder 3. Tag nach
Übelkeit, Völlegefühl, geblähtem Bauch
der Operation die Darmtätigkeit mit Blähun-
und Erbrechen leiden, informieren Sie
gen, „Darmwinden" oder Stuhlgang einset-
frühzeitig den Arzt oder das Pflegeper-
zen. Falls sich nach 2 bis 3 Tagen keine
Darmbewegungen zeigen, sprechen Sie mit Ihrem Arzt oder dem Pflegeteam, um keine Obstipation zu riskieren. Je nach Grunder-krankung und Operationsverfahren werden Gegenmaßnahmen eingeleitet.
Es gibt Patienten, bei denen die Darmoperationen genau zum gegenteiligen Effekt führen: zu starken Durchfällen. Dabei kommt es zu massivem Flüssigkeitsverlust und Elektrolytstörungen, die weitere Komplikationen nach sich ziehen und die Regene-rationsphase verzögern. Je nach Operation kann es jedoch sein, dass die Durchfälle für einige Tage von den Ärzten sogar gewünscht sind und erst einmal nichts dagegen unternommen wird.
Informieren Sie den be-handelnden Arzt oder das Pflegeteam, damit frühzei-tig gegen den Durchfall vorgegangen werden kann.
3.4. Probleme nach künstlicher ErnährungNach einer Operation im Gastrointestinal-Trakt müssen die Patienten aus therapeuti-schen oder diagnostischen Gründen oftmals mehrere Tage nüchtern bleiben, um zum Beispiel das Wundgebiet und die Operationsnähte zu schonen. Sie bekommen die Nährstoffe entweder parenteral als Infusion oder enteral mittels sogenannter Ernäh-rungssonden verabreicht. Fehlende orale Nahrungszufuhr geht aber immer mit einem geringeren Speichelfluss einher. So kommt es schnell zu Mundtrockenheit und Störun-gen der Mundflora und in der Folge leichter zu Entzündungen und Infektionen.
tipp • Um solche Entzündungen und Infektionen zu verhindern, sollten Sie auf eine effekti-
ve Mundhygiene achten. Orientieren Sie sich dazu an den unter Punkt 1.7. und 2.2. beschriebenen Verhaltensmaßnahmen.
Viele Patienten leiden nach einer Operation im Magen-Darm-Trakt an Geschmacksstö-rungen und Appetitstörungen. Eine ausgewogene und ausreichende Nahrungsmenge ist aber für einen positiven Genesungsverlauf unabdingbar.
tipp • Um das Essen wieder genießen zu können und nicht an Gewicht zu verlieren, sollten
Sie sich im Wesentlichen an den gleichen Verhaltensmaßnahmen wie unter Punkt 1.6. orientieren.
3.5. lungenentzündung
Nach einer Operation, nicht nur an der Lunge, kann es zu vielfältigen Komplikationen im gesamten Atemtrakt kommen, besonders Lungenentzündungen (Pneumonien) werden im klinischen Alltag immer wieder diagnostiziert. Hierfür sind vor allem das übermäßige Liegen und die geringe Mobilität der Patienten verantwortlich, die sich ungünstig auf den Organismus auswirken. Durch die eingeschränkte körperliche Bewe-gung kann das Bronchialsekret nicht oder nur sehr schlecht abgehustet werden und so kommt es zu einer Teil- oder Totalverklebung der Bronchien durch das Sekret.
Die Symptome einer Lungen-entzündung äußern sich durch ein Unruhegefühl der Patienten, erschwerte Atmung (Dyspnoe) bis hin zur Atemnot, verfärbtem Auswurf (Sputum), Blauverfärbun-gen (Zyanose) und einen schnellen Puls (Tachykardie). Besonders gefährdet für eine Lungenentzün-dung sind Patienten mit bereits bestehenden Lungenerkrankungen (Asthma, Bronchiektasen, chro-nisch obstruktiver Lungenerkran-kung (COPD)), schwergewichtige sowie alte Patienten und Raucher.
tipps • Stehen Sie in Absprache mit dem Pflegeteam nach einer Operation frühzeitig auf
oder setzen Sie sich so oft wie möglich an die Bettkante, um tief ein- und auszu-atmen.
• Versuchen Sie regelmäßig im Sitzen die Bronchialflüssigkeit abzuhusten.
• Betreiben Sie eine regelmäßige Atemgymnastik mit dem Physiotherapeut, die nach
der Anleitung mehrmals täglich bewusst durchgeführt werden soll.
• Nehmen Sie regelmäßig Ihr verordnetes Schmerzmittel ein!
Durch die eingeschränkte Mobilität nach einer Operation besteht die Gefahr einer Thrombose. Krebskranke haben an sich also schon ein erhöhtes Thromboserisiko. Dabei bildet sich ein Blutpfropf innerhalb der Vene, der das Blut am Rückfluss zum
Herzen hindert (Phlebothrombose). Für die Pfropfbildung sind vor allem eine verän-derte Blutzusammensetzung, eine verringerte Blutströmung und Schäden an den Gefäßwänden verantwortlich. Phlebothrombosen treten meist in den tiefen Bein- oder Beckenvenen auf. Besonders betroffen sind fettleibige oder ältere Erkrankte, Patienten mit einem schlechten Allgemeinzustand oder Patienten mit Diabetes- oder mit Herzin-suffizienz.
tipps • Wenn Sie überwiegend liegen – dies gilt nicht nur für den Krankenhausaufenthalt,
sollten Sie regelmäßig Antithrombosestrümpfe oder einen Kompressionsverband tragen, um eine Venenkompression zu garantieren.
• Stehen Sie in Absprache mit dem Pflegeteam nach einer Operation frühzeitig auf
und gehen Sie so oft wie möglich einige Minuten auf und ab oder treten Sie auf der Stelle.
• Falls Sie aufgrund starker Schmerzen oder sonstigen Erschwernissen (z. B. Draina-
gen) nur selten aufstehen können, dann sollten Sie regelmäßig die Beine erhöht lagern. Moderne Klinikbetten bieten hierfür eine elektronische Einstellung, aber ein dickeres Kopfkissen eignet sich genauso.
• Führen Sie rückstromfördernde Gymnastik wie Fußkreisen oder Bettradfahren durch.
• Streichen Sie Ihre Venen aus. Das
können Sie zum Beispiel beim Eincremen der Beine. Wichtig ist hier, dass Sie mit sanftem Druck und gleichmäßigem Tempo immer herzwärts die Beine/Venen aus-streichen.
• Besprechen Sie vorbeugende
Maßnahmen evtl. auch medika-mentöser Art zur Vermeidung einer Thrombose mit Ihrem behandeln-den Arzt.
3.7. lymphstau nach einer Brustoperation
Bei einer Operation oder einer Bestrahlung können die Lymphbahnen geschädigt werden. Vor allem Frauen nach einer Brustkrebsbehandlung sind davon betroffen. Aufgrund eines Lymphödems schwillt ihr Arm an, weil sich die Lymphflüssigkeit wegen der Behinderung des Lymphabstroms darin staut. Ein Lymphödem äußert sich schon frühzeitig durch eine Schwellungsneigung, die bei zunehmender Einlagerung von Flüs-sigkeit in das Gewebe immer größer und fester wird.
tipps • Beobachten Sie Ihren Arm auf der operierten oder bestrahlten Seite, um ein
Lymphödem frühzeitig zu erkennen (z. B. Armumfang messen, Hautoberfläche und -farbe beobachten).
• Gewährleisten Sie einen freien Abfluss der Lymphe (z. B. einschnürender Kleidung
• Versuchen Sie, Ihren Arm regelmäßig hoch zu lagern.
• Tragen Sie einen individuell angepassten Armstrumpf, der hilfreich sein kann.
• Führen Sie passive und aktive Bewegungsübungen (z. B. Krankengymnastik und
Lymphdrainage) aus. Fragen Sie Ihren Arzt oder das Pflegepersonal.
4. Allgemeine gesundheitsempfehlungen
Eine Krebserkrankung verändert das gesamte Leben. Für Patienten ergeben sich deshalb viele Fragen, die nicht direkt den Krebs und die Therapie betreffen und die der Arzt häufig nicht anspricht. Im folgenden Kapitel werden einige allgemeine Fragen erläutert, die sich Krebspatienten häufig stellen, wie beispielsweise ob eine bestimmte Ernährungsform die Erkrankung beeinflusst, ob Krebspatienten geimpft werden kön-nen oder wie sich die Krankheit und Therapie auf die Sexualität beeinflussen.
4.1. Krebs und Diät
Immer wieder hören Patienten von speziellen Krebsdiäten oder Antikrebsdiäten, durch die Wachstum und Metastasierung von Tumorzellen verhindert werden sollen. Begeg-nen Sie solchen Empfehlungen mit Skepsis. Derzeit gibt es keine gesicherten Erkennt-nisse, dass spezielle Diäten bösartige Erkrankungen nachhaltig positiv beeinflussen könnten. Ganz im Gegenteil: Viele Patienten leiden durch die onkologische Erkrankung bereits an Mangelzuständen oder Unterernährung (Kachexie) und wären durch eine Diät zusätzlich gefährdet. Das Immunsystem würde weiter geschwächt und eine Ge-wichtsabnahme beschleunigt.
Grundsätzlich gelten für Krebspatienten die glei-chen Ernährungsrichtlinien wie für Gesunde: eine ausgewogene, vollwertige Ernährung mit wenig Fett und Zucker, viel frischem Obst, Gemüse und Salat, wenig Fleisch und vielen Getreide- sowie Milchprodukten (laktovegetabile Vollwertkost). Alkohol nur in Maßen genießen.
Allerdings lässt sich diese Empfehlung nicht bei allen Patienten umsetzen, da die Grunderkran-kung oder die Therapie Probleme und Neben-wirkungen mit sich bringen kann. Deshalb muss die Ernährung individuell auf jeden Patienten angepasst werden.
So müssen Sie nach Operationen oder bei Bestrahlungen im Verdauungstrakt besondere
4. Allgemeine gesundheitsempfehlungen
Ernährungsregeln einhalten. Auch Symptomen wie Übelkeit oder Durchfall können Sie mit der richtigen Ernährung entgegengewirken.
Das wichtigste ist aber, auf das Gewicht zu achten! Studien zeigten, dass Tumorpati-enten mit konstantem Körpergewicht weniger an therapiebedingten Nebenwirkungen (Wundheilungsstörungen oder Infektionen) leiden und insgesamt mehr Lebensqualität verspüren als unterernährte Patienten.
tipps • Essen Sie, was Ihnen gut bekommt! Der Klinikalltag zeigte, dass Krebspatienten
genau spüren, welche Kost sie vertragen. Hören Sie auf Ihren „Bauch" – Appetit oder Widerwillen leiten Sie. Auch die Zubereitung und das Anrichten des Essens ist wich-tig. Denn das Auge isst mit.
• Bei Verdauungsstörungen, Übelkeit, Erbrechen oder Durchfall sprechen Sie mit dem
therapeutischen Team. Eine Diät-Assistentin erarbeitet einen geeigneten Ernährungs-plan, um die unangenehmen Symptome zu reduzieren. Zudem gibt es medikamentö-se Möglichkeiten Linderung zu schaffen.
• Kontrollieren Sie regelmäßig Ihr Gewicht. Falls es zu einem Gewichtsverlust kommt,
sollten Sie frühzeitig den behandelnden Arzt informieren, um keine weiteren unnö-tigen Einschränkungen Ihres Allgemeinzustands zu riskieren. Eventuell muss mit einer gezielten Ernährungstherapie (hochkalorische Trinknahrung, die oral oder über spezielle Sonden zugeführt wird oder eine Infusionstherapie) das Gewicht angeho-ben werden.
4.2. Krebs und impfung
Impfungen sind für Krebspatienten besonders wichtig, weil sie ein erhöhtes Infekti-onsrisiko haben. Deshalb sollte vor Behandlungsbeginn der Impfstatus kontrolliert und – wenn möglich – Impflücken geschlossen werden. Erkrankungen wie zum Bei-spiel Masern, Mumps, Röteln, Windpocken, Tetanus, Diphtherie, Meningokokken- und Pneumokokken-Infektionen gefährden Krebspatienten erheblich. Fragen Sie Ihren Arzt, ob sogenannte Nachholimpfungen möglich sind. Denken Sie ebenso an den Impf-schutz gegen Influenza-Viren.
Der Impferfolg hängt von der jeweiligen Krankheits- und Behandlungssituation ab, außerdem gelten wegen einer möglicherweise unterdrückten oder geschwächten Immunabwehr für Impfungen mit Lebendimpfstoffen besondere Bedingungen. Im Übrigen sollte auch das nähere Umfeld von Krebspatienten auf einen ausreichenden Impfschutz achten.
Totimpfstoffe (Impfstoffe mit abgetöteten Erregern oder Teilen davon), die keine Er- krankungen auslösen können, bedeuten für Krebspatienten in der Regel kein erhöh-tes Impfrisiko. Möglich ist aber, dass die Immunantwort und damit die erforderliche Schutzwirkung nicht erreicht wird. Deshalb überprüft der Arzt den Impferfolg mit geeig-neten serologischen Untersuchungen.
Bei Lebendimpfstoffen (Impfstoff mit sehr geringen Mengen funktionsfähiger, aber ab-geschwächter Keime) ist besondere Vorsicht geboten. Sie gehören in die Hände eines erfahrenen Impfarztes. Generell ist zu empfehlen, dass nach Abschluss aller Behand-lungen, insbesondere nach Stammzelltransplantationen, der Impferfolg kontrolliert werden sollte.
tipps • Generell gilt: Möglichst vor Behandlungsbeginn – also vor einer geplanten Opera-
tion, Chemotherapie oder Bestrahlung – impfen lassen. Die Impfungen werden am besten nach den aktuellen Impfempfehlungen der STIKO (Ständige Impfkommission am Robert-Koch-Institut) durchgeführt. Das gilt sowohl für die Grundimmunisierung als auch für Auffrischungsimpfungen.
• Bei soliden Tumoren und Systemerkrankungen: Impfungen mit Totimpfstoffen sollten
im Abstand von drei Tagen zum OP-Termin erfolgen. Bei Impfungen mit Lebend- impfstoffen einen Mindestabstand von zwei Wochen zum OP-Termin oder zum Beginn einer anderen Behandlung einhalten.
• Bei laufender Chemotherapie und Bestrahlung: Sind alle immunologischen Parame-
ter stabil, können Patienten bereits unter der Erhaltungstherapie mit Totimpfstoffen geimpft werden.
• Nach der Chemotherapie und Bestrahlung: Eine Impfung mit Totimpfstoffen ist nach
drei Monaten, mit Lebendimpfstoffen nach sechs Monaten möglich. Eine Auffri-schung sollte zunächst einmalig erfolgen. Eine Impferfolgskontrolle wird bei be-stimmten Impfungen empfohlen. u
w• Nach Stammzell- bzw. Knochenmark-
transplantationen: Impfungen sind auch hier möglich, allerdings in weitaus größeren Zeitabständen zur Behandlung. Beabsichtigte Impfungen müssen immer mit dem Transplantati-onszentrum besprochen werden.
• Sprechen Sie alle Personen in Ihrem
engeren Familien- und Freundeskreis an, mit denen Sie Kontakt haben, ob deren Impfschutz ausreicht.
4.3. Krebs und SexualitätDas Wissen, an Krebs erkrankt zu sein, löst bei den meisten Menschen eine schwere seelische Krise aus. Plötzlich rücken ganz andere Bedürfnisse in den Vordergrund – der Wunsch nach sexueller Erfüllung steht bei vielen nicht mehr an erster Stelle. Auch während oder nach der Krebsbehandlung, wenn der Körper schmerzt oder durch eine Operation, Bestrahlungs- oder Chemotherapie entkräftet ist, fehlt manchmal die Lust an Sex und die Energie dafür. Allerdings ist es falsch zu glauben, dass die Erkrankten gar kein sexuelles Verlangen oder sexuelle Gefühle mehr verspüren, denn Sexualität ist nicht allein auf den Geschlechtsverkehr beschränkt. Viele Betroffene haben das Bedürfnis nach körperlicher Nähe, Wärme, Schutz und Geborgenheit. Dieses Gefühl ist für den Heilungsprozess enorm wichtig. Fantasie, Neugier und die Freude, Neues zu entdecken und auszuprobieren ermöglichen es, mit Krebs ein erfülltes Sexualleben zu führen.
Während es kranken Frauen oftmals leichter fällt, ihren Wunsch nach Zweisamkeit, Nähe und „Kuscheln" zu artikulieren, gestehen sich erkrankte Männer dieses Bedürf-nis nur ungern ein. Dahinter verbirgt sich oftmals die Angst, die Partnerin zu enttäu-schen oder ein verringertes männliches Selbstwertgefühl.
Bedenken Sie, dass es auch für den gesunden Partner keine leichte Situation ist. Auch er muss für sein eigenes sexuelles Verlangen eine Lösung finden. Meistens bleiben echte oder scheinbare Erwartungshaltungen und Verlustängste unausgesprochen, um den erkrankten Partner nicht zu kränken.
Krebs als potenziell lebensbedrohliche Krankheit verändert die Sexualität von Patien-ten und Partnern. Bei bestimmten Krebsarten kommen zusätzliche physische Proble-me hinzu. Tumoren der Geschlechtsorgane beeinflussen das Sexualleben am unmit-telbarsten. Auch Amputationen oder Narben können das sexuelle Selbstverständnis beeinträchtigen. Frauen mit Brustkrebs ängstigen sich vor Entstellung und Verlust der körperlichen Attraktivität.
Ganz ähnliche Gefühle hegen Krebspatienten mit einem künstlichen Darmausgang (Stoma). Männer, deren Prosta-takrebs hormonell oder chirurgisch behandelt wird, befürchten Erekti-onsprobleme. Bei Frauen, die sich im Beckenbe-reich einer Strahlenthera-pie unterziehen müssen,
• Generell sollten die sexuellen Wünsche oder das Bedürfnis nach Nähe nicht unter-
drückt werden. Sprechen Sie offen und ehrlich mit Ihrem Partner.
• Auch Ihre Ängste (Schamgefühl nach einer Brustoperation etc.) sollten Sie mit dem
Partner besprechen – partnerschaftliche Zuwendung hilft in solchen Fällen oft, sich im eigenen Körper wohler zu fühlen.
• Auch eine Sexualberatung kann hilfreich sein.
können Vernarbungen, Verengungen und eine Austrocknung der Scheide auftreten.
Die rein körperliche Dimension dieser Probleme lässt sich meist lösen. Stomaträ-ger können kurzfristig eine Stomakappe anlegen. Medikamentöse oder technische Hilfsmittel helfen Erektionsprobleme zu beheben. Gegen die bestrahlungsbedingte Verengung der Scheide hilft die regelmäßige Benutzung eines Dilatators.
Das erste intime Beisammensein nach Behandlungsende fürchten viele Patienten. Kann ich den Sex noch genießen? Wird es mir wehtun? Wirkliche Rezepte gegen diese Angst gibt es nicht. Für Männer wie Frauen ist es manchmal hilfreich, zunächst für sich allein herauszufinden, wie es um die sexuelle Empfindungsfähigkeit steht. Mit dieser Erfahrung fällt es Ihnen oft leichter, die sexuelle Begegnung so zu gestalten, dass beide Partner sie schätzen.
4.3.1. Krebs und Kinderwunsch
Wie im ersten Teil der Broschüre erläutert, beeinflussen manche Chemotherapien, Be-strahlungen, Operationen (wie die Entfernung von Gebärmutter, Eierstöcken oder der Hoden) sowie Antihormontherapien die Funktion der weiblichen und der männlichen Keimdrüsen. Die Schädigung der Fruchtbarkeit kann vorübergehend oder dauerhaft sein. Wünschen Sie und Ihr Partner nach der Krebstherapie ein Kind, so besprechen Sie das frühzeitig mit Ihrem Arzt. Für Paare mit Kinderwunsch ist es wichtig, sich auch mit einer möglichen bleibenden Unfruchtbarkeit auseinanderzusetzen.
Generell sollte nach einer überstandenen Krebstherapie noch einige Zeit mit einer Schwangerschaft gewartet werden. Als Richtwert gelten hier mindestens sechs Mona-te, besser ein bis zwei Jahre. Zum einen kommt es nach dieser Zeit seltener zu einem Rückfall (Rezidiv) und zum anderen haben die betroffenen Patienten und ihre Partner die Chance, die Krankheit körperlich und seelisch aufzuarbeiten, um sich der Aufgabe einer Schwangerschaft mit neuen Kräften zu widmen.
Näheres zu Kinderwunsch und Krebs finden Sie ab Seite 32 unter 1.10. Einfluss der Chemotherapie auf die Fruchtbarkeit.
4.3.2. Krebs in der SchwangerschaftSchwanger und krebskrank – ein Schicksal, das möglich ist. Zum Beispiel kann sich eine Krebserkrankung während der Schwangerschaft manifestieren oder die Patientin wird während Erkrankung und Therapiezeit schwanger. Beides sind komplizierte Situa-tionen und stellen das therapeutische Team vor eine große Herausforderung. Je nach Ausprägung und Schweregrad der Krebserkrankung variieren die Chancen und Risiken einer solchen Schwangerschaft, die von den behandelnden Ärzten gut abgewogen wer-den müssen. Für viele Frauen gibt es jedoch Möglichkeiten, mit der Diagnose Krebs ein Kind zu bekommen. Dafür muss zunächst geklärt werden, ob sich die Krebserkran-kung negativ auf die Schwangerschaft auswirken würde. Dies hängt nicht nur von der Tumorart, dem Tumorstadium und der empfohlenen Behandlung ab, sondern auch vom Gesundheitszustand der Frau und vom Stadium der Schwangerschaft.
Befindet sich die Frau im ersten Drittel der Schwangerschaft, wird sie eventuell mit der schwierigen Frage des Schwangerschaftsabbruchs konfrontiert. Falls die Chemothera-pie oder Bestrahlung die Gesundheit des ungeborenen Kindes beeinträchtigt, raten die Ärzte den betroffenen Frauen sogar dazu. In anderen Fällen ist die Behandlung in der Schwangerschaft auf jeden Fall möglich. Zum Beispiel können viele Operationen und auch Chemotherapien ohne Gefahr für das Kind durchgeführt werden. Ab dem zweiten Schwangerschaftsdrittel ist eine Chemotherapie grundsätzlich ohne Komplikationen durchzuführen. Es kann jedoch zu Einschränkungen bei der Nährstoffversorgung des Kindes kommen, die sich negativ auf das Wachstum des Ungeborenenauswirken.
Je nach Krankheitsstadium der Frau muss im letzten Drittel der Schwangerschaft ab-gewogen werden, ob die Geburt vorzeitig eingeleitet werden kann, um erst danach mit der Behandlung der Mutter zu beginnen. Falls das Kind noch zu klein oder zu unreif ist und die Frau dringend eine Therapie benötigt, wird mit der Behandlung in der Schwan-gerschaft begonnen. Das Kind sollte dann aber erst möglichst spät nach
• Ganz wichtig ist: Sorgen Sie für eine sichere
der Chemotherapie geboren werden,
damit sich die Blutzellen bis dahin
• Auch wenn die Monatsblutung während der
erholen können.
Krebstherapie ausbleibt, kann es zu einem Eisprung kommen und die Frau schwanger werden.
Der Umstand, dass Krebsdiagnose und Schwangerschaft aufeinandertreffen, stellt eine große Herausforderung für den Arzt, die Betroffene und den Partner dar. Generell wird die Gesundheit der Mutter im Vordergrund stehen, die letztlich auch für das Wohl des Ungeborenen verantwortlich ist. Es gibt jedoch keine Standardlösung und die Entscheidung muss immer individuell getroffen werden.
4.4. Krebs und Sport 4.4.1. linderung der Nebenwirkungen der KrebstherapieIn den letzten Jahren untersuchten mehrere Studien die Effekte von Kraft- und Ausdauertraining während und unmittelbar nach der Krebstherapie. Studien bei Patientinnen mit Brustkrebs zeigten, dass regelmäßige körperliche Aktivität während der Behandlung eine Besserung der Nebenwirkungen von Strahlen- und Chemothera-pie bewirkt. Übelkeit sowie Schmerzen und Erschöpfung lassen sich reduzieren, die Patientinnen leiden weniger unter Ängsten und Schlafstörungen, der gesamte körper-lich-seelische Allgemeinzustand wird positiv beeinflusst. Sport trägt auch zur Stress-verarbeitung bei, kann motivieren und den Kampfgeist wecken. So wird nicht nur das Selbstwertgefühl, das Wohlbefinden und die Lebensqualität gesteigert, sondern auch die Widerstandsfähigkeit gegen Stress erhöht. Viele Krankenhäuser bieten deshalb Bewegungstherapieprogramme während des stationären Aufenthalts für Patientinnen und Patienten an, die eine Chemotherapie bekommen.
4.4.2. Sport und seelisches Wohlbefinden Eine Tumorerkrankung, die Therapiemaßnahmen und die körperlichen Veränderungen führen nicht nur zu einer Einschränkung der körperlichen Leistungsfähigkeit, sondern sie wirken sich häufig auch negativ auf das seelische Wohlbefinden aus. Training und körperliche Aktivität üben eine Vielzahl von positiven Effekten auf das seelische Wohl-befinden aus. So zeigt die sportliche Aktivität vielen, wie leistungsfähig ihr Körper doch noch ist.
Viele Patienten fühlen sich während ihrer Krebstherapie in einer eher passiven Rolle, fühlen sich ausgeliefert oder hilflos. Diesen Empfindungen können Sport und Bewe-gung ein Stück weit entgegentreten. Mithilfe der sportlichen Betätigung leisten Sie selbst einen Beitrag zur eigenen Gesundheit und zur Verbesserung des Wohlbefin-
dens. Auf diese Weise übernehmen Sie als Patient auch wieder einen aktiven Part und erlangen ein
Stück weit Selbstbestimmung über den eigenen Kör-per sowie über das eigene gesundheitliche Befinden zurück.
Geeignete Sportarten stellen sanfte Ausdauersport-arten dar, wie Walken, Wandern, Schwimmen oder langsames Joggen. Es gibt auch spezielle Krebs-Sportgruppen, die auf die Bedürfnisse Krebskranker Menschen abgestimmt sind.
tipps• Viele Patienten machen den Fehler, sich nach der Operation und nachfolgenden
Therapiemaßnahmen zu wenig körperlich zu belasten und keinen Sport zu betreiben. Aber genauso falsch, wie sich ausschließlich zu schonen, ist es auch, sich zu starken körperlichen Belastungen auszusetzen und mit übertriebenem Ehrgeiz Sport oder gar Leistungssport zu betreiben.
• Der Leistungsaspekt sollte in keinem Fall im Vordergrund stehen, sondern der Spaß
an der Bewegung und die Freude daran, dem eigenen Körper etwas Gutes zu tun. Wenn Sie vor der Erkrankung Leistungssport betrieben, fragen Sie Ihren Arzt, ob und wann Sie diesen wieder ausüben dürfen.
• Zunächst genügt es zwei- bis dreimal pro Woche zu trainieren, später können Sie –
ein entsprechendes Allgemeinbefinden vorausgesetzt – nahezu täglich aktiv sein. Ein Krafttraining sollten Sie nicht öfter als alle zwei Tage durchführen, damit Ihre Mus-keln, Sehnen und Bänder Zeit haben, sich zu erholen.
• Informieren Sie sich bei Landessportbünden, Instituten für Sportmedizin, Sportverei-
nen oder Selbsthilfegruppen nach speziellen Krebs-Sportgruppen.
Ausführliche Informationen finden Sie in der Broschüre „Krebs
Regeneration und Stärkungfür Körper – Seele – Geist
und Sport" der Bayerischen Krebsgesellschaft e.V.
4.4.3. Physiotherapie (Bewegungstherapie) Zu den Hauptzielen der Physiotherapie gehört das (Wieder-) Erlangen von Bewe-gungsabläufen und die Vermeidung von Komplikationen durch gezielte Behandlungs-möglichkeiten. Dabei wird ein ganzheitlicher Wirkungsansatz verfolgt, der sich auf alle körperlichen Systeme auswirkt (Muskel-, Skelett-, Atmungs-, Nerven-, Herz- und Kreislaufsystem). Zu den Therapiemöglichkeiten zählen unter anderem das Training von alltäglichen Bewegungsabläufen, Kraft- und Ausdauertraining, Wahrnehmungs- und Gleichgewichtsübungen, das Erlernen von Entspannungs- oder Atemtherapien. Je nach körperlicher Verfassung werden diese Übungen passiv oder aktiv durchge-führt. Während bei den passiven Übungen keine aktive Muskelarbeit vom Patienten gefordert wird und der Physiotherapeut beispielsweise die Muskeln und die Gelenke „durchbewegt", leisten die Patienten bei den aktiven Übungen „eigene" Muskelarbeit. Zu den Behandlungszielen zählen die Schulung von allgemeinen und alltäglichen Bewegungsabläufen (z. B. nach längerer Bettlägerigkeit oder nach Operationen), eine gesteigerte körperliche Leistungsfähigkeit vor oder nach der Behandlungsphase, Schmerzreduktion und Stressabbau durch körperliche Entspannung.
Physiotherapeutische Maßnahmen müssen vom Arzt verordnet werden. Führen Sie die erlernten Übungen regelmäßig durch.
5. Umgang mit Angst, Depressionen und Wut – Psychoonkologische Begleitung
Die Diagnose Krebs ist ein Schock für jeden Patienten. Mit einer Krebserkrankung verbinden die meisten Menschen Schmerz, Sterben und Tod sowie die Angst, abhängig zu werden und die eigene Selbstständigkeit zu verlieren. Mit einer Krebsdiagnose ist für fast alle Menschen nichts mehr, wie es vorher war. Die bisherige Lebensplanung, angestrebte Ziele und Wünsche verlieren an Bedeutung. Die Konfrontation mit derDiagnose löst eine Vielzahl von Emotionen aus, die von Schock, Angst, Verzweiflung und Wut bis zu Schuldgefühlen und Fragen wie „Warum gerade ich?" oder „Was ist schuld an meiner Erkrankung?" reichen.
5.1. Psychotherapeutische Hilfen
Die meisten Patienten haben Angst vor der eigentlichen Krebstherapie. Vor allem vor den Folgen operativer Eingriffe, beispielsweise dem Abnehmen einer Brust (Mastek-tomie) bei Brustkrebs, der Entfernung der Hoden bei Hodenkrebs, Verlust der Stimme bei Kehlkopfkrebs oder einem künstlichen Darmausgang bei Darmkrebs. Viele Betrof-fene werden immer wieder von Gefühlen der Hilflosigkeit und Ungewissheit hinsichtlich der eigenen Zukunft heimgesucht und benötigen jetzt besonders viel Ansprache von außen, andere ziehen sich völlig zurück.
Oftmals sind nicht nur die Betroffenen selbst von der neuen Situation überfordert, sondern das gesamte familiäre Umfeld. Eine Krebserkrankung beeinflusst immer Familie und Partnerschaft. Besonders der Partner fühlt sich oft hilflos und überfordert. Alle müssen lernen, mit der neuen Situation umzugehen. Bereits bestehende Konflikte können sich im Zusammenhang mit der Erkrankung verstärken oder als belastender erlebt werden. Die Praxis hat gezeigt, dass sich viele Patienten aus Angst, die Familie mit den eigenen Sorgen zu belasten, zurückziehen. Geht der Partner aus Rücksicht-nahme darauf ein, fühlen sie sich allerdings schnell zurückgestoßen. Damit es nicht zu Missverständnisse kommt, sind offene Gespräche auf Seiten aller Beteiligten ausge-sprochen wichtig.
Hilfestellungen bieten hier unter anderem die Psychosozialen Krebsberatungsstellen der Bayerischen Krebsgesellschaft e.V. Die Mitarbeiter der Krebsberatungsstellen sind Psychoonkologen. Sie nehmen sich Zeit, gemeinsam mit dem Patienten und seinen Angehörigen Lösungsstrategien zu entwickeln und gegebenenfalls auf weitere Hilfsan-gebote oder eines der vielen offenen Kurs- und Informationsangebote hinzuweisen. Oft
5. Umgang mit Angst, Depressionen und Wut – Psychoonkologische Begleitung
erfahren Patienten dabei erstmals, dass sie dem Gefühl des Ausgeliefert-seins aktiv etwas entgegen setzen können auf Basis der Hilfe zur Selbst-hilfe. Die Auseinandersetzung mit der Erkrankung unter Einbeziehung professioneller Hilfe ermöglicht vielen Patienten, neue Wege zu beschreiten mit dem Ziel, eine auf ihre Situation förderliche Sichtweise zu entwickeln, mit der Erkrankung umgehen zu ler-nen und sie in ihren Lebensalltag zu integrieren.
In manchen Fällen reichen einige Stunden, um die Patienten oder die Angehörigen zu stabilisieren – manch-mal ist mehr Zeit notwendig. Dabei soll den Betroffenen geholfen werden, ihre eigenen Stärken zu erkennen und sie für die Krankheitsverarbeitung zu nutzen.
Ein Teil der Patienten kommt auch ohne Hilfe von außen mit den sozialen Veränderun-gen und psychischen Belastungen durch den Krebs zurecht. Untersuchungen zurfolge geht man davon aus, dass ca. 30 Prozent der Patienten psychoonkologische Hilfestel-lungen benötigen. Diese Unterstützung kann kurz- oder längerfristiger Art sein und er-streckt sich von psychosozialen Beratungen, Kriseninterventionen zum Beispiel in den Krebsberatungsstellen der Bayerischen Krebsgesellschaft e.V. bis hin zu psychothe-rapeutischen Angeboten wie bei Angst- und Belastungsstörungen oder Depressionen. Das gilt auch für die Angehörigen: Partner, Kinder, Familie. Rückenstärkung bietet eine psychosoziale Beratung, die bereits während der Akutbehandlung im Krankenhaus beginnt und später ambulant weitergeführt wird.
Die Psychoonkologie widmet sich den psychischen, sozialen sowie sozialrechtlichen Bedingungen, Folgen und Begleiterscheinungen einer Krebserkrankung. Als Psychoon-kologen arbeiten Mediziner, Psychologen und Sozialpädagogen. Maßgebliche Themen der psychosozialen Krebsberatung sind:• Praktische Hilfestellungen, um mit den Auswirkungen der Krankheit im Alltag
(Familie, Beruf, soziales Umfeld) umgehen zu lernen
• Umgang mit der Angst• Probleme mit dem Partner oder der Familie• Rückzug von Freunden und anderen sozialen Kontakten• Die Krankheit als Teil des eigenen Lebens zu akzeptieren• Schlafstörungen
PsychoonkologieWas ist das genau?Welche Leistungen zählen dazu?
• Depressive Verstimmungen
Wer kann mich unterstützen?
Mehr Informationen zum Thema Psychoonkologie und wie sie Ihnen weiterhelfen kann, finden Sie in der Broschüre „Psychoonkologie" der Bayerischen Krebsgesellschaft e.V.
Informationen über Psychoonkologen in Ihrer Nähe erhalten Sie über folgende Adressen:• Deutsche Arbeitsgemeinschaft für psychosoziale Onkologie e.V. (www.dapo-ev.de)• Arbeitsgemeinschaft für Psychoonkologie in der Deutschen Krebsgesellschaft e.V.
(PSO, www.pso-ag.de)
• Netzwerk Psychosoziale Onkologie München (N-PSOM, www.n-psom.de)
Dort erhalten Sie umfangreiche Adressverzeichnisse und können aus einem Pool von rund 400 Psychoonkologen den Ansprechpartner in ihrer Umgebung finden.
tipps • Umfassende Informationen, die Möglichkeit mit zu entscheiden und ein Stück Ver-
antwortung zu übernehmen helfen anders mit auftretenden Ängsten umzugehen. Fachgesellschaften wie die Deutsche Krebsgesellschaft, die Deutsche Krebshilfe oder der Krebsinformationsdienst bieten im Internet zu fast allen Krebsarten umfas-sende und für Patienten verständliche Informationen an. Auf den Homepages finden Sie auch telefonische Beratungsstellen. Sie können auch verschiedene Broschüren beziehen, in denen weitere wichtige Adressen und Informationsmöglichkeiten aufge-listet sind.
• Versuchen Sie nicht, mit der Situation allein fertig zu werden, nur um andere nicht
zu belasten. Sprechen Sie offen mit Familie und/oder Freunden über Ihre Krankheit, Ängste und eventuell auftretende Probleme. Oftmals trauen sich die anderen nicht, Sie auf Ihre Krankheit und Ihr Befinden anzusprechen.
• Eine wichtige Unterstützung für Krebspatienten bieten Selbsthilfegruppen. Hier
können sich die Erkrankten mit anderen Betroffenen austauschen, sich Anregun-gen und praktische Hilfe holen. Zudem profitieren die meisten Menschen von dem Gefühl, nicht alleine mit der Krankheit konfrontiert zu sein.
• Scheuen Sie sich nicht, angebotene Hilfe aus dem Familien- oder Freundeskreis,
von Bekannten oder Nachbarn anzunehmen. Das ist kein Zeichen von persönlicher Schwäche, sondern nur vernünftig.
• Überlegen Sie, was Ihnen früher in Krisen geholfen hat. Woraus können Sie Kraft
schöpfen? Welche Beschäftigungen bereiten Ihnen besonders Freude? Wobei ent-spannen Sie sich gut? Das können ganz unterschiedliche Tätigkeiten wie Musik- hören oder Lesen sein, Wandern, kreative Tätigkeiten wie Malen oder Entspan-nungsübungen sowie Autogenes Training und Progressive Muskelentspannung.
6. Adressenverzeichnis
fachgesellschaften und Arbeitsgemeinschaften
Arbeitsgemeinschaft Supportive Maßnahmen in der Onkologie, Rehabilitation und Sozialmedizin der Deutschen Krebsgesellschaft (ASORS)www.asors.de
Arbeitsgemeinschaft für Psychoonkologie in der Deutschen Krebsgesellschaft e.V. (PSO) www.pso-ag.de
Deutsche Arbeitsgemeinschaft für Psychosoziale Onkologie e.V. (dapo) www.dapo-ev.de
Deutsche Fatigue Gesellschaft e.V. (DFaG)www.deutsche-fatigue-gesellschaft.de
Deutsche Krebsgesellschaft e.V. (DKG)www.krebsgesellschaft.de
Deutsche Krebshilfe e.V.
www.krebshilfe.de
Krebsinformationsdienst (KID) des deutschen Krebsforschungszentrums (DKFZ)www.krebsinformation.de
internetforum für Betroffene Krebs-Kompasswww.krebs-kompass.de
Hilfe bei der informationsrecherche und Verlinkung auf fachgesellschaften Das Informationsnetz für Krebspatienten und Angehörige (INKA)www.inkanet.de
6. Adressenverzeichnis
Psychosoziale Krebsberatungsstellen und PsychoonkologischeDienste (PODs) der Bayerischen Krebsgesellschaft e.V.
Psychosoziale Krebsberatungsstelle AugsburgSchießgrabenstraße 6, 86150 AugsburgTel. 0821 - 90 79 19 -0 / Fax 0821 - 90 79 19 -20Email: [email protected]
Psychosoziale Krebsberatungsstelle BayreuthMaximilianstr. 52 - 54, 95444 BayreuthTel. 0921 - 150 30 -44 / Fax 0921 - 150 30 -46Email: [email protected]ßensprechstunde in Coburg: Tel. 09561 - 79 90 504Email: [email protected] – Stadtbüro der Diakonie, 96450 Coburg
POD am Klinikum BayreuthPreuschwitzer Straße 101, 95445 BayreuthTel. 0921 - 400 -3830, -3831, -753830, -753831 / Fax 0921 - 400 -3839Email: [email protected]
POD an der Klinik Herzoghöhe BayreuthKulmbacher Straße 103, 95445 BayreuthTel. 0921 - 402 343 / Fax 0921 - 402 500Email: [email protected]
Psychosoziale Krebsberatungsstelle HofKlostertor 2, 95028 HofTel. 09281 - 540 09 -0 / Fax 09281 - 540 09 -29Email: [email protected]
POD am Sana Klinikum Hof gmbHEppenreuther Str. 9, 95032 Hof / SaaleTel. 09281 - 98 -3833 / Fax 09281 - 98 -2205Email: [email protected]
Psychosoziale Krebsberatungsstelle ingolstadt*Levelingstraße 102 / 3. OG, 85049 IngolstadtTel. 0841 - 220 50 76 -0 / Fax 0841 - 220 50 76 -20Email: [email protected]ßensprechstunden in Pfaffenhofen a. d. ilm, Eichstätt
Psychosoziale Krebsberatungsstelle Kempten - Allgäu*Kronenstraße 36 / 2. OG, 87435 KemptenTel. 0831 - 52 62 27 -0 / Fax 0831 - 52 62 27 -99Email: [email protected]ßensprechstunde in Kaufbeuren, lindenberg,lindau, Memmingen
POD am Klinikum KulmbachStation 3 b / Zimmer 322Albert-Schweitzer-Str. 10, 95326 KulmbachTel. 09221 - 98 78 70 / Fax 09221 - 98 47 47Email: [email protected]
Psychosoziale Krebsberatungsstelle MünchenNymphenburger Straße 21a, 80335 MünchenTel. 089 - 54 88 40 -21, -22, -23 / Fax 089 - 54 88 40 -40Email: [email protected]ßensprechstunde in Dachau: Tel. 08131 - 76 -4782Email: [email protected] Amper-Klinikum Dachau, 85221 Dachau
Psychosoziale Krebsberatungsstelle NürnbergMarientorgraben 13, 90402 NürnbergTel. 0911 - 49 53 3 / Fax 0911 - 49 34 23Email: [email protected]
Psychosoziale Krebsberatungsstelle PassauKleiner Exerzierplatz 14, 94032 PassauTel. 0851 - 720 19 -50 / Fax 0851 - 720 19 -52Email: [email protected]
Psychosoziale Krebsberatungsstelle am Klinikum PassauInnstraße 76, 94032 PassauTel. 0851 - 53 00 22 68 / Fax 0851 - 53 00 29 66Email: [email protected]
Psychosoziale Krebsberatungsstelle regensburgLandshuter Straße 19, 93047 RegensburgTel. 0941 - 599 97 -83 / Fax 0941 - 599 97 -84Email: [email protected]
Psychosoziale Krebsberatungsstelle SchweinfurtGustav-Adolf-Straße 8, 97422 SchweinfurtTel. 09721 - 720 22 90 / Fax 09721 - 720 29 03Email: [email protected]
Psychosoziale Krebsberatungsstelle WürzburgLudwigstraße 22, 97070 WürzburgTel. 0931 - 28 06 -50 / Fax 0931 - 28 06 -70Email: [email protected]
*gefördert durch die Deutsche Krebshilfe e.V.
POD des Helmut-g.-Walther-Klinikums lichtenfels gmbHProf.-Arneth-Str. 2, 96215 LichtenfelsTel. 09571 - 12 781 / Fax 09571 - 12 450Email: [email protected]
Krebsberatungsstelle am tumorzentrum München (tZM)Pettenkoferstraße 8a, 3. Etage/Zi. 307, 80336 MünchenTel. 089 - 44005 -3351 / Fax 089 - 44005 -3354Email: [email protected]
PiZ Klinikum St. ElisabethBeratungsdienst der Bayerischen Krebsgesellschaft e.V.
St. Elisabeth-Str. 23, 94315 StraubingTel. 09421 - 710 18 -88 / Fax 09421 - 710 18 -89Email: [email protected]
Über die Bayerische Krebsgesellschaft e.V.
Die Bayerische Krebsgesellschaft e.V. hilft seit 1925 Menschen mit Krebs und ihren Angehörigen bei der Bewältigung der Krankheit. Wir verfügen bayernweit über ein flä-chendeckendes Netz von 19 Krebsberatungsstellen und Psychoonkologischen Diens-ten (PODs). Dort beraten qualifizierte Mitarbeiter Ratsuchende und begleiten sie in allen psychischen und sozialen Fragen – kompetent, vertraulich und kostenfrei.
Vorträge und Kurse sowie medizinische Fragestunden ergänzen unser umfassendes Angebot, das in dieser Form in Bayern einzigartig ist. Die ehrenamtlichen LeiterInnen unserer rund 200 angeschlossenen Selbsthilfegruppen unterstützen wir professionell bei ihrer Arbeit. So wird unschätzbare Hilfestellung für Betroffene von Betroffenen di-rekt vor Ort geleistet. Darüber hinaus bringen wir uns in die Versorgungsforschung und wissenschaftliche Fortbildung ein, kooperieren mit zertifizierten Organ- und Tumorzent-ren und leisten Aufklärungsarbeit.
Als unabhängiger Berater in politischen Gremien setzen wir uns für die Belange Be-troffener ein. Die Bayerische Krebsgesellschaft e.V. ist als eigenständiger Verein und Landeskrebsgesellschaft Mitglied in der Deutschen Krebsgesellschaft e.V. Unsere Arbeit wird durch öffentliche Gelder und Spenden finanziert.
Spendenkonto: Bank für Sozialwirtschaft, Konto-Nr. 780 17 00, BLZ 700 205 00,
BIC: BFSWDE33MUE, IBAN: DE02 7002 0500 0007 8017 00
Herausgeber: Bayerische Krebsgesellschaft e.V.
Nymphenburger Straße 21a, 80335 MünchenTel. 089 - 54 88 40 -0Fax 089 - 54 88 40 -40info@bayerische-krebsgesellschaft.dewww.bayerische-krebsgesellschaft.de
Text und Redaktion: Dr. Petra Ortner, München, Bettina Reich, HamburgLektorat: Reinhild Karasek
Wissenschaftliche Beratung: Prof. Dr. med. Reiner Hartenstein, Past-Präsident der Bayerischen Krebsgesell-schaft e.V., onkologische Praxis im Elisenhof München, Markus Besseler, Dipl. Psychologe, Geschäftsführerder Bayerischen Krebsgesellschaft e.V.
Herausgeber: Bayerische Krebsgesellschaft (in Zusammenarbeit mit der Arbeitsgemeinschaft SupportiveMaßnahmen in der Onkologie, Rehabilitation und Sozialmedizin der Deutschen Krebsgesellschaft, ASORS)
Gestaltung: GoodwinGraphics, Anca Goodwin, MünchenBildnachweise: Titel: Corbis Images (Puzzle), istockphoto (Composing-Bilder)Inhalt: Getty Images (S.69), Fotolia (S.40), Elias Hassos (S.3), istockphoto (S. 7, 9, 13, 15, 16, 19, 20, 22, 24, 26, 28, 30, 34, 37, 38, 39, 43, 45, 49, 50, 52, 53, 55, 58, 61, 62, 66, 67), Susanne Weiss (S. 11, 18, 46, 47, 56)
Diese Broschüre wurde möglich mit freundlicher Unterstützung von:Amgen GmbH, Bayer Healthcare GmbH, EUSA Pharma GmbH, Janssen-Cilag GmbH, Merck Serono GmbH, MSD Sharp & Dohme GmbH, Ratiopharm direct GmbH, Sanofi Pasteur MSD GmbH, Vifor Pharma Deutschland GmbH sowie BARMER GEK undTechniker Krankenkasse
Der Nachdruck der 4. Auflage wurde möglich mit freundlicher Unterstützungder Sanofi Pasteur MSD GmbH, Bayer Vital GmbH, EUSA Pharma GmbH.
4. Auflage, Stand: Juli 2015
Spenden & HelfenSpendenkonto: Bank für Sozialwirtschaft, Konto-Nr. 780 17 00, BLZ 700 205 00BIC: BFSWDE33MUE, IBAN: DE02 7002 0500 0007 8017 00
Bayerische Krebsgesellschaft e.V.
Nymphenburger Straße 21a
Fax 089 - 54 88 40 -40
Source: http://www.tabea-fachklinik.de/files/artemed/hamburg/dokumente/downloads/htz/Broschuere_Nebenwirkungen_2015_FINAL_red.pdf
INSTITUT DE FORMATION pour les personnes atteintes de la maladie Mémoire présenté pour l'obtention du Diplôme d'Etat d'ergothérapeute Sous la direction de Bruno SCHMITT et Marielle DELLESTABLE, ergothérapeutes au Centre Psychothérapique de Nancy, maîtres de mémoire. Je tiens à remercier : - Mme Anne BARTHELEMY pour ses conseils avisés et sa disponibilité tout au
2ND ANNUAL FLORIDA RESIDENCY CONFERENCE May 9-10, 2013 University of Florida College of Pharmacy Gainesville, Florida Sponsored by the FSHP Research and Education Foundation 2ND ANNUAL FLORIDA RESIDENCY CONFERENCE Welcome to the Second Annual Florida Residency Conference. We are grateful to all in attendance and we are looking forward to another great conference full of high quality resident presentations, as well as some quality time with friends and colleagues. The Florida Residency Conference Steering Committee has been busy looking ahead to not only this conference but the future of the FRC.








